Die diabetische Retinopathie (med.: Retinopathia diabetica) ist eine Folgeerkrankung der Zuckerkrankheit Diabetes mellitus. Der hohe Blutzucker kann bei Betroffenen die feinen Blutgefäße der Netzhaut so schädigen, dass sich das Sehvermögen nachhaltig verschlechtert. Im schlimmsten Fall droht die Erblindung. Bei jedem dritten Erkranktem liegt zum Zeitpunkt der Diabetes-Diagnose bereits eine Netzhautschädigung vor. Lesen Sie in diesem Beitrag, warum Früherkennung so wichtig ist, und erhalten Sie alle weiteren wichtigen Informationen über die diabetische Retinopathie.
Diabetische Retinopathie: Einführung
Leiden Patienten an Diabetes mellitus, sind viele der in der Retina befindlichen winzigen Blutgefäße (Kapillare) durch den dauerhaft erhöhten Blutzuckerspiegel beeinträchtigt. Sowohl bei bei Diabetes Typ 1 als auch Diabetes Typ 2 kann es zu einer diabetischen Retinopathie (diabetische Netzhauterkrankung) kommen. Bei dieser kommt es zu einer Schädigung der in der Netzhaut (Retina).
Die Netzhaut (Retina) des menschlichen Auges besteht aus einer Vielzahl von Sehzellen (Fotorezeptoren). Diese haben die Aufgabe, die beim Sehvorgang einfallende Lichtstrahlen in elektrische Impulse umzuwandeln und an das Gehirn zu übermitteln. Ein hoher Blutzuckerspiegel schädigt oder verschließt die winzigen Blutgefäße (Kapillare) der Netzhaut und verhindert eine ausreichende Versorgung der Fotorezeptoren mit Sauerstoff oder lebenswichtigen Nährstoffen. Oft verläuft die Erkrankung anfangs schleichend und bleibt unbemerkt. Erst im fortgeschrittenen Stadium kommt es aufgrund von Flüssigkeitsansammlung in der Netzhautmitte (Makulaödem) oder einer Blutung in den Glaskörperraum zu eindeutigen Symptomen. Betroffene Patienten sehen dann zunehmend schlechter.
In Europa und Nordamerika ist die diabetische Retinopathie die häufigste Ursache für Erblindung im mittleren Lebensalter. Gesicherte Zahlen dazu gibt es nicht, aber aktuellen Studien zeigen, dass etwa 13 % der untersuchten Patienten mit Diabetes mellitus eine Netzhautschädigung aufweisen. Nach circa 15 Jahre zeigen 9 von 10 Patienten mit einem Diabetes-Typ-1 und ein Viertel aller Typ-2-Diabetiker Zeichen einer diabetische Netzhauterkrankung. Bei optimaler Kontrolle und Behandlung führt die Erkrankung allerdings nur in 5 % der Fälle zu einer schweren Einschränkung des Sehvermögens. Eine rechtzeitige Vorsorge ist daher von entscheidener Bedeutung.
Diabetische Retinopathie: Formen
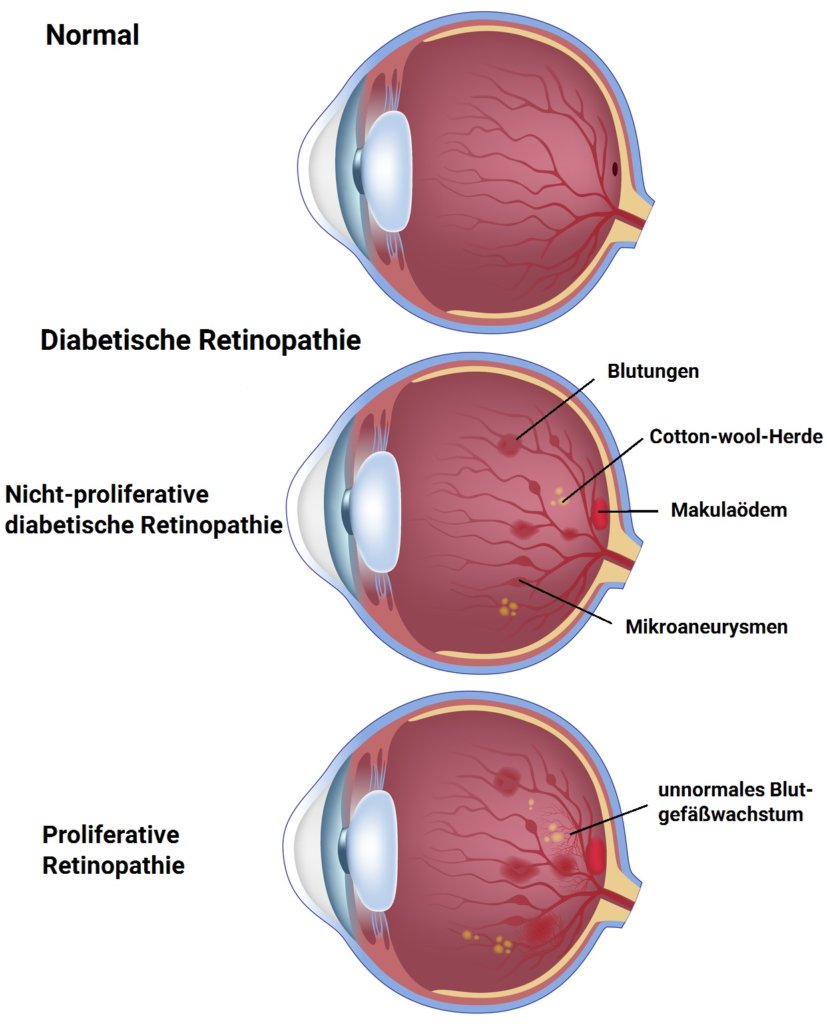
Bei der diabetischen Retinopathie unterscheidet der Mediziner je nach vorliegendem Erkrankungsstadium zwischen der nicht-proliferativen und der proliferativen diabetischen Retinopathie. Die nicht-proliferative diabetische Retinopathie stellt das Anfangsstadium der Erkrankung da. Diese kann nach Jahren in die proliferative diabetische Retinopathie übergehen, bei der es zu einer Erblindung der Patienten kommen kann. Neben diesen beiden Erkrankungsstadium gibt es noch eine Sonderform, die diabetische Makulopathie. Bei dieser kommt es vor allem im Bereich der Makula zu Schädigungen der Netzhaut,
Nicht-proliferative diabetische Retinopathie
Diese Form der diabetischen Retinopathie ist auf die Netzhaut beschränkt. Nicht-proliferativ bedeutet, dass es noch nicht zu krankhaften Gefäßneubildungen im Bereich der Retina oder des Glaskörpers kommt. Allerdings kommt es schon zu einer mangelhafte Versorgung der Sehzellen mit Sauerstoff. Durch die Minderdurchblutung kommt es zu Veränderungen an der Struktur der Netzhaut, die bei der augenärztlichen Untersuchung ein erster Hinweis auf die Erkrankung sind. Die leichten Sehstörungen, die zu diesem Zeitpunkt schon auftreten können, lassen sich in der Regel noch gut behandeln.
Die nicht-proliferative diabetische Retinopathie kann in milder, mittelschwerer und schwerer Form auftreten. Die milde Ausprägung zeigt sich bei der ärztlichen Untersuchung mit Mikro-Aneurysmen (geringfügige Aussackungen) an den kleinen Blutgefäße (Kapillare). Bei der mittelschweren Form kann es durch den Zusammenbruch der inneren Blut-Retina-Schranke zusätzlich zu vereinzelten Netzhaut-Blutungen kommen. Patienten berichten in diesen Fällen über Gesichtsfeldausfälle und eine zunehmende Verschlechterung des Sehvermögens. Daüber hinaus zeigen sich bei der mittelschweren Form die Venen der Netzhaut durch Fettablagerungen perlschnurähnlich verändert. Bei der schweren Form kommt es zu einer hochgradigen Unterversorgung der Netzhaut mit Blutungen und häufigen Mikro-Aneurysmen. Sie stellt die unmittelbare Vorstufe zur proliferativen diabetischen Retinopathie dar.
Proliferative diabetische Retinopathie
Hat die diabetische Netzhauterkrankung dieses Stadium erreicht, kommt es zur Neubildung von krankhaften Blutgefäßen in der Netzhaut und dem Glaskörper. Der Körper versucht so, den eindeutigen Sauerstoffmangel in der Netzhaut des Auges auszugleichen (Gefäßproliferation). Die neugebildeten Gefäße sind allerdings sehr instabil, porös und neigen dazu, bei einem akuten Blutdruckanstieg einzureißen oder zu platzen. Netzhautblutungen, Glaskörper-Einblutungen und übermäßige Flüssigkeitsansammlungen in der Retina (Netzhautödeme) sind die Folge und führen zu einer plötzlichen und drastischen Verschlechterung der Sehschärfe.
Im weiteren Verlauf entstehen auch auf der Iris und im Bereich der Einmündung des Sehnervs in die Netzhaut neue krankhafte Blutgefäße. Schreitet die proliferativen Retinopathie weiter voran, kommt es zudem zu einem Schrumpfen der neu entstandenen Kapillaren. Es bildet sich Narbengewebe, dass in der Folgezeit häufig zur Anhebung und Ablösung der Netzhaut führt.
Zusammengefasst ist die schwere nicht-proliferative diabetische Retinopathie durch folgende Komplikationen gekennzeichnet:
- Netzhautinfarkte aufgrund vorliegender Durchblutungsstörungen (Cotton-Wool-Herde)
- Flüssigkeitsansammlung in der Netzhat (Netzhautödeme)
- Neubildung krankhafter Gefäße vor der Netzhaut
- Netzhautablösung durch Narbenzug
Diabetische Makulopathie
Die diabetische Makulopathie ist eine spezielle Form der diabetischen Retinopathie und kann in jedem Retinopathie-Stadium auftreten. Sie ist der häufigste Grund für eine starke Sehverschlechterung bei den Patienten. Dabei wird vor allem der Ort des schärfsten Sehens in der Netzhautmitte (Makula) durch den dauerhaft erhöhten Blutzuckerspiegel geschädigt. Dies führt beim Patienten zu einem fortschreitenden Verlust der zentralen Sehschärfe und große Schwierigkeiten im Alltag, beispielsweise beim Lesen oder Autofahren.
Die nur 5 mm große Makula liegt in der Mitte der Augen-Rückseite und verfügt über besonders viele Sehzellen. Daher kann man dort schärfer als in anderen Retina-Arealen sehen. Kommt es zu Fettablagerungen (Lipidexsudate) oder Flüssigkeitsansammlungen im Bereich der Makula (Makulaödem) durch die geschädigten kleinen Blutgefäße, kann dies zu einer verschwommenen Sicht führen. Auch durch eine mangelnde Blutversorgung kann die Makula bereits zu einem frühen Krankheitsstadium geschädigt werden.
Diabetische Retinopathie: Ursachen
Die fortschreitenden Schädigungen der kleinen Blutgefäße der Netzhaut (Mikroangiopathie) wird durch dauerhaft erhöhte Blutzuckerspiegel bei der diabetischen Retinopathie verursacht. Betroffen sind Menschen, die noch nicht wissen, dass sie an Diabetes mellitus erkrankt sind, oder Patienten, deren Blutzucker medikamentös unzureichend eingestellt ist.
Die vielen Zuckermoleküle im Blut bei erhöhtem Blutzucker schädigen die Gefäßinnenwände der kleinsten Blutgefäße (Kapillaren) in der Netzhaut. Diese sogenannten Mikroangiopathien treten zwar im gesamten Körper auf, beeinträchtigen die Nieren- und Netzhautgefäße jedoch am stärksten. Es kommt zu lokalen Durchblutungsstörungen im Auge, die dazu führen, dass die Nervenzellen der Netzhaut nicht mehr ausreichend durchblutet und mit Sauerstoff versorgt werden. In der Folge sterben diese ab.
Darüber hinaus können die geschädigten Kapillaren in der Netzhaut porös und undicht werden. Der daraus resultierende Blutaustritt bei plötzlichen Blutdruckanstiegen kann zu Einblutungen in die Netzhaut und den Glaskörper führen. Auch diese führen zu einer Schädigung der Nervenzellen der Netzhaut und einer starken Beeinträchtigung des Sehens.
Risikofaktoren
Neben einem erhöhtem Blutzuckerspiegel gibt es eine Reihe weiterer Risikofaktoren, die zu einer Schädigung der kleinen Gefäße im Auge beitragen können. Zu diesen gehören:
- Chronische Hyperglykämie: Gute und gleichbleibende Blutzuckerwerte tragen maßgeblich dazu bei, einen Schaden an der Netzhaut entweder zu verhindern oder aufzuhalten. Eine optimale Blutzuckereinstellung (Reduktion des HbA1c auf unter 7 %) verhindert das Fortschreiten einer diabetischen Retinopathie.
- Hoher Blutdruck (arterielle Hypertonie): Ein erhöhter Blutdruck erhöht das Risiko für eine Retinopathie. Welche Blutdruckwerte optimal sind, ist individuell unterschiedlich und sollte durch einen Mediziner abgeklärt sein. Um das Fortschreiten einer diabetischen Retinopathie zu verhindern, wird eine Senkung des Blutdrucks unter 140/80 mmHg empfohlen.
- Erhöhte Cholesterinwerte: Patienten mit erhöhten Cholesterinwerten und gestörten Fettstoffwechsel haben ein erhöhtes Risiko eine diabetische Makulopathie und einen Verlust der Sehkraft zu entwickeln. Menschen mit Diabetes sollten deshalb auch auf gute Blutfettwerte achten.
- Schwangerschaft: Bei Diabetikerinnen sollte der Blutzucker schon vor der Schwangerschaft optimiert und während der Schwangerschaft regelmäßig überwacht werden. So führen z. B. verschiedene Schwangerschaftshormone zu einem erhöhten Blutzuckerspiegel. Im schlimmsten Fall kann sich die Retinopathie in der Schwangerschaft verschlechtern.
- Rauchen: Rauchen schädigt die Blutgefäße, darunter auch die der Netzhaut, und kann die Entwicklung und den Verlauf einer diabetischen Retinopathie zusätzlich fördern.
Diabetische Retinopathie: Symptome
Die Schädigungen der Sehzellen der Netzhaut durch die diabetische Retinopathie schreitet insbesondere in den ersten Erkrankungsjahren häufig völlig unbemerkt voran. Erste Symptome werden von den Betroffenen kaum wahrgenommen. In den darauffolgenden Jahren kann sich das Fortschreiten der diabetischen Retinopathie allerdings beschleunigen und es kommt Sehstörungen und andere Beschwerden. Das vorzeitige Absterben der Sehzellen führt zu einem langsamen und kontinuierlichen Rückgang der Sehkraft, sodass Patienten irgendwann nur noch verschwommen und unscharf sehen können.
Darüber hinaus können auch akute Symptome auftreten. Platzt ein kleines Blutgefäß, kann es zur Einblutung in der Netzhaut kommen und die betroffenen Patienten sehen plötzlich schwarze Punkte im Gesichtsfeld. Bei einer starken Blutung kann das Blut auch in den Glaskörper gelangen und eine Glaskörperblutung verursachen. Diese äußert sich durch vorbeifließende schwarze Pünktchen (Rußregen) im Gesichtsfeld.
Im fortgeschrittenen Stadium kann die diabetischen Retinopathie eine Netzhautablösung verursachen. Lokal begrenzte Netzhautablösungen zeigen sich mit Lichtblitzen oder kleinen schwarzen Punkten im Gesichtsfeld. Kommt es im Bereich der Makula zu einer Netzhautablösung, nehmen Patienten die Umwelt wie durch einen dunklen Vorhang wahr. Die Netzhautablösung kann bis zur Erblindung führen und stellt einen augenärztlichen Notfall dar.
Diabetische Retinopathie: Diagnostik
Ophthalmoskopie
Die wichtigste augenärztliche Untersuchung bei einer möglichen diabetischen Retinopathie ist die Augenspiegelung (Ophthalmoskopie, Funduskopie). Mit dieser schmerzfreien diagnostischen Methode schaut sich ein Augenarzt den Augenhintergrund (Fundus) genauer an. Die Augenspiegelung erfolgt nach Verabreichung pupillenerweiternder Augentropfen, die einen besseren Einblick auf die Netzhaut ermöglichen. Mithilfe einer Lupe, die am Opthalmoskop angebracht ist, kann der Augenarzt den Augenhintergrund bis zu 16-fach vergrößern.
Je nach Erkrankungsstadium der diabetischen Retinopathie können im Augenhintergrund auch geschädigte Blutkapillaren oder Netzhautblutungen sichtbar sein. Zu diesem Zeitpunkt ist die Diagnose der diabetischen Retinopathie eindeutig. Darüber hinaus zeigen sich bei der Ophthalmoskopie auf der Netzhaut manchmal Fettablagerungen in der Netzhaut (harte Exudate), Netzhautinfarkte (Coton-Wool-Herde) und Gefäßaussackungen (Aneurysmen). In diesem Fall handelt es sich um eine fortgeschrittene Form der Erkrankung.
Fluoreszenzangiografie & Optische Kohärenztomografie
Vereinzelt können weitere Untersuchungen notwendig sein, um den genauen Status der diabetischen Retinopathie abzuklären. Dazu gehört das Verfahren der Fluoreszenzangiografie (FAG). Dieses Verfahren stellt sich hierbei im Gegenteil zur restlichen Fundusdiagnostik als ein invasives Verfahren dar. Bei der FAG wird der Blutkreislauf der Netzhaut dargestellt.
Über einen Venenzugang wird dem Patienten ein Farbstoff wie bspw. Fluoreszein injiziert. Die verwendeten Farbstoffe können bei einem Augen gesunden Fundus die retinalen Gefäße (innere Blut-Retina-Schranke) sowie das RPE (äußere Blut-Retina-Schranke) nicht passieren, der Austritt von Farbstoff, eine sogenannte Leckage, ist daher als pathologisch anzusehen. Während sich dieser in den Blutgefäßen verteilt, wird der Augenhintergrund in schneller Abfolge fotografiert oder bei spezieller Beleuchtung mittels OCT aufgenommen. So können nicht durchblutete Bereiche, neugebildete oder undichte Netzhautgefäße und Veränderungen der Pigmentschicht dargestellt werden.
Zur detaillierten Untersuchung der Makula kann außerdem eine Optische Kohärenztomografie (OCT) durchgeführt werden. Sie erfolgt vor allem bei Verdacht auf eine diabetische Makulopathie. Zusätzlich zu einer topografischen Aufnahme des Fundus wird die Netzhaut mittels eines Infrarotlasers gescannt. Dabei entstehen aufgrund der Gewebesignale Schnittbilder der Netzhautschichten.
Das Aufnahmeprinzip ähnelt dem in der Medizin bekannten Ultraschall, wobei die Auflösung um ein Vielfaches höher ist und die Software vielseitigere Auswertungen ermöglicht. Aufgrund der präzisen Aufnahmen kann das OCT zu Verlaufsbeobachtungen und Diagnoseermittlung herangezogen werden. Die Aufnahme durch eine OCT ist der konventionellen Funduskopie überlegen, da retinale Veränderungen auch in der Tiefe sichtbar gemacht werden können.
Diabetische Retinopathie: Behandlung
Die beste Therapie einer diabetischen Retinopathie ist die optimale Einstellung der Blutzuckerwerte des Patienten durch einen Facharzt für Diabetologie. Um den Verlauf der Erkrankung positiv zu beeinflussen, sollten weitere bestehende Risikofaktoren, wie zum Beispiel eine chronische Hyperglykämie oder erhöhter Blutdruck, behandelt und reduziert werden. Außerdem können spezielle augenärztliche Verfahren den Verlauf der diabetischen Retinopathie ebenfalls mildern oder sogar aufhalten. Je nach Stadium der Erkrankung gibt es verschiedene Behandlungsmethoden.
Blutzuckereinstellung
Eine erfolgreiche Behandlung der diabetischen Retinopathie hängt maßgeblich von der frühen Diagnose der Grunderkrankung Diabetes mellitus ab. Patienten können die fortschreitende Netzhauterkrankung nur mit der regelmäßigen Teilnahme an Augenuntersuchungen und einer geeigneten Therapie der Grunderkrankung (Diabetes) vorbeugen. Der empfohlene HbA1c-Wert (Langzeit-Blutzuckerwert) sollte laut Deutscher Diabetes Gesellschaft (DDG) mit < 6,5 angestrebt werden. Als Grobe Regel gilt: je niedriger umso besser.
Sobald ein Diabetes medikamentös behandelt wird (z.B mit Insulin, Sulfonylharnstoffe) und es zu einer eventuellen Unterzuckerung kommen kann, werden mit dem Facharzt (Diabetologen) individuelle Zielwerte vereinbart, die meist zwischen 7 und 7,5 liegen, je nachdem wie alt der Patient ist und ob er kardiovaskulär (“das Herz und das Gefäßsystem betreffend”) vorgeschädigt ist. Bei geriatrischen Patienten werden HbA1c-Werte bis maximal 8 toleriert. Alle Werte darüber würden mit häufigen Infekten (bes. Blase/Niere), Harninkontinenz, Austrocknung des Körpers und zunehmender geistiger Verwirrung einhergehen.
Für den Augenhintergrund sind starke Blutzucker-Veränderungen am gefährlichsten. Bei akuten Netzhautblutungen werden evlentuell höhere HbA1c-Werte in Kauf genommen als es die Empfehlung der DDG vorgibt, damit erst einmal stabile Blutzuckerwerteerreicht werden können. Liegt eine lange Zeit von andauernden Blutzucker Entgleisungen vor, muss bei der Neueinstellung des Stoffwechsels vorsichtig vorgegangen werden. Besteht bereits eine proliferative Retinopathie, kann es in diesen Fällen bei zu schneller Blutzucker-Absenkung zu akuten Einblutungen kommen.
Laserphotokoagulation (Laser-Therapie)
Die Laserphotokoagulation kommt vor allem bei Gefäßneubildungen, der proliferativen diabetischen Retinopathie und dem diabetischen Makulaödem zum Einsatz. Der Patient erhält dazu pupillenerweiternden Tropfen und eine lokale Betäubung. In mehreren Sitzungen über maximal sechs Wochen werden dem Patienten dabei mit einem Laser gezielt Narben an der Netzhaut verursacht (Laserkoagulation). Krankhaft veränderte Netzhautbereiche und Gefäße werden dabei verödet und vernarbt, weitere Blutungen in diesen Bereichen oder Gefäß-Neubildungen können dort dann nicht mehr auftreten. Die gesunden Nervenzellen bleiben bei diesem Verfahren möglichst intakt. Durch die Inaktivierung der krankhaften Netzhautbereiche verringert sich der Bedarf der Netzhaut an Nährstoffen und Sauerstoff. Dadurch steht den gesunden Netzhautanteilen danach mehr Sauerstoff zur Verfügung.
Durch die schmerzfreie, oft nur wenige Minuten andauernde Laserphotokoagulation kann das Risiko eines schweren Sehverlustes bei der proliferativen Retinopathie mehr als halbiert werden. Auch bei der Behandlung des diabetischen Makulaödems kann das Risiko einer Sehverschlechterung durch die Laserphotokoagulation massiv reduziert werden, dass das Verfahren, bei rechtzeitiger Diagnose und Therapie, bis heute der Goldstandard in der Behandlung ist. Allerdings führt die Laserbehandlung selten zu einer Verbesserung der Sehschärfe, sondern dient ausschließlich dem Erhalt der vorliegenden Sehschärfe. In Einzelfällen kann es zudem nach dem Augen Lasern zu Einschränkungen des Gesichtsfelds, Nachtblindheit oder einem Netzhautödem kommen.
Intravitreale Therapie
Die intravitreale Therapie kommt infrage, wenn der Diabetes mellitus zu einer Schwellung im Bereich des schärfsten Sehens (Makulaödem) mit Beteiligung der Sehgrube (Fovea) geführt hat. Bei diesem Verfahren kann der Augenarzt spezielle Medikamente (Anti-VEGF Medikamente wie Bevacizumab und Ranibizumab) zur Behandlung des Makulaödems direkt in den Glaskörper spritzen. Die in den Medikamenten enthaltenden sogenannten VEGF-Inhibitoren hemmen die Entstehung neuer funktionsunfähiger Blutgefäße in der Netzhaut, indem sie den wachstumsfördernden Botenstoff VEGF blockieren und verhindern auf diesem Weg auch Einblutungen.
Alternativ zu Anti-VEGF Medikamenten kann auch Kortison in den Glaskörper injiziert werden. Dieses wirkt gefäßabdichtend an porös gewordenen Blutkapillarwänden und kann so gegen das Makula-Ödem helfen. Allerdings erhöhen Kortison-Injektionen das Risiko für Grauen Star (Katarakt) und Grünen Star (Glaukom).
Einige der Anti-VEGF Medikamente sind für eine intravitreale Injektion bei Makulaödem nicht offiziell zugelassen und werden daher nur im Off-Label-Use verabreicht. Das bedeutet, dass diese Medikamente nur verwendet werden dürfen, wenn der Patient zuerst ausführlich über Wirkung und Nebenwirkung des Medikaments aufgeklärt wurde und seine Zustimmung gegeben hat.
pars-plana-Vitrektomie (Glaskörper-Entfernung)
Leidet der Diabetiker an einer zugbedingten Netzhautablösung, zugbedingten Makulaödem oder an häufigen Einblutungen in den Glaskörper, rät der behandelnde Augenarzt oft zu einer operativen Entnahme des Glaskörpers. Die pars-plana-Vitrektomie ermöglicht die Entfernung des trüben Glaskörpers und von Narbensträngen. Dank modernster Mikrochirurgie ist die Vitrektomie ein Routineverfahren geworden. Betroffene Patienten erhalten zu Beginn des operativen Eingriffs eine Lokalanästhesie. Danach entfernt der Chirurg seinen Glaskörper und füllt die entstandene Höhlung mit einem Gasgemisch oder einer speziellen Flüssigkeit auf. Diese aufwendige Operation wird nur in bestimmten Augen-Kliniken angeboten.
Diabetische Retinopathie: Vorbeugung
Um die gefährliche Netzhauterkrankung rechtzeitig zu erkennen, empfiehlt es sich als Diabetiker/in, einmal jährlich eine Augenspiegelung vornehmen zu lassen. Werdende Mütter die unter Diabetes leiden, sollten vierteljährlich einen Augentest machen, da die diabetische Retinopathie bei ihnen rascher voranschreitet. Patienten mit einer Insulinresistenz (Typ-2-Diabetes) sollten sofort nach der Diabetes-Diagnose ihre Augen auf mögliche Netzhautschäden untersuchen lassen. Für die Zeit danach werden jährliche Kontrollen empfohlen. Bei Vorliegen eines Typ-1-Diabetes (Insulinmangel-Diabetes) ist es ratsam, ab dem fünften Jahr nach Entdeckung der Zuckerkrankheit regelmäßig zum Augenarzt zu gehen. Zuckerkranke Kinder über 11 Jahre sollten einmal pro Jahr dem Augenarzt vorgestellt werden.
Beim Vorhandensein anderer Risikofaktoren sollten Sie diese auf jeden Fall verringern oder, falls möglich, sogar beseitigen. Haben Sie Bluthochdruck oder erhöhte Blutfettwerte, ist es ratsam, diese regelmäßig kontrollieren zu lassen. Eine ausgewogene Ernährung und der Verzicht auf bestimmte Nahrungsmittel können das Risiko für eine diabetische Retinopathie ebenfalls verringern.
Quellen:
Grehn, F.: Augenheilkunde. Springer-Verlag, Heidelberg, 31. Auflage, 2012.
Heimann, H. & Kellner, U.: Atlas des Augenhintergrundes. Georg Thieme Verlag, Stuttgart, 1. Auflage, 2010.
Sachsenweger, M.: Duale Reihe Augenheilkunde. Georg Thieme Verlag, Stuttgart, 2. Auflage, 2002.