Eine Netzhautablösung ist eine seltene Erkrankung des Auges, bei der sich der innere Anteil der Netzhaut (Neuroretina) von seiner Versorgungsschicht (Aderhaut) ablöst. Betroffene Patienten nehmen Lichtblitze wahr und klagen über Sehstörungen, wie schwarze Schatten oder ein dunkler Schleier im Gesichtsfeld. Die Netzhautablösung stellt immer einen augenärztlichen Notfall dar und kann unbehandelt zu einer Erblindung führen.
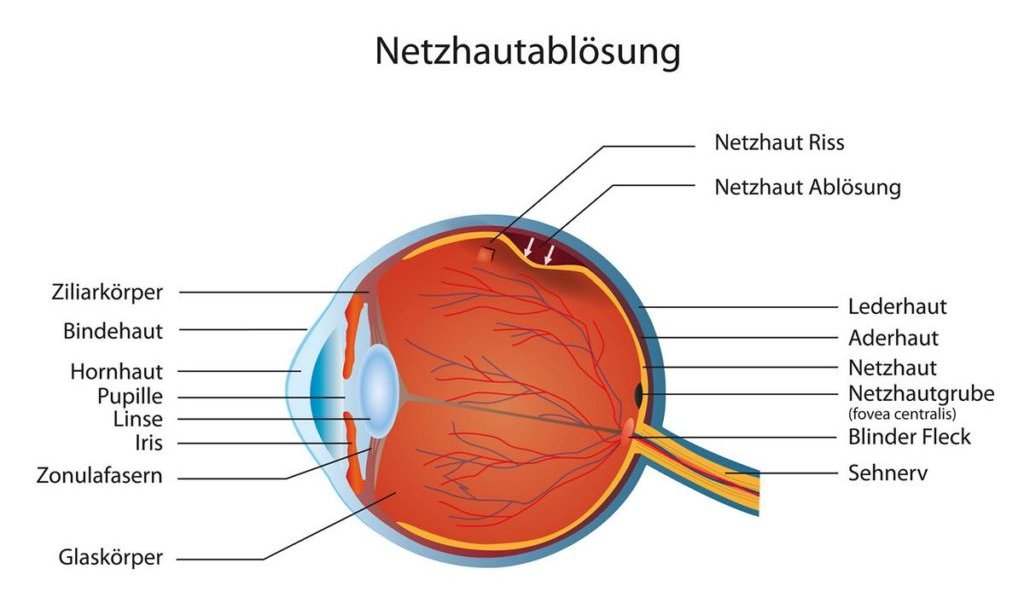
Eine Netzhautablösung (med.: Ablatio/Amotio retinae) bezeichnet die Ablösung der Netzhaut (Neuroretina) von der Aderhaut (Choroidea) und dem retinalen Pigmentepithel (RPE). In der Neuroretina liegen die lichtempfindlichen Photorezeptoren. Die Aderhaut ist für die Versorgung der Rezeptoren mit Nährstoffen und Sauerstoff zuständig. Die Netzhaut und das RPE sind nicht fest miteinander verwachsen, sondern haften nur aufgrund biophysikalischer Osmose-Kräfte am Sehnervenkopf und in ihrer äußersten Peripherie hinter der Iris aneinander.
Löst sich die Netzhaut von der Aderhaut, kommt es zu einer Ansammlung von Flüssigkeit zwischen den Schichten. In der Folge drückt sich die Netzhaut blasenartig in den Augapfel hinein. An dieser Stelle kommt es zu einer Unterversorgung der Netzhaut, die lichtempfindlichen Rezeptoren werden nicht mehr versorgt und sterben innerhalb kürzester Zeit ab. Eine Netzhautablösung kann infolge von Augenverletzungen, Glaskörper-Abhebungen, hoher Kurzsichtigkeit, nach einer Augen-Operation oder bei diabetischen Augenschäden entstehen.
Wichtig: Wenn die Netzhaut nicht innerhalb kürzester Zeit wieder angelegt wird, drohen dauerhafte Schäden wie starke Sehbehinderung oder sogar Erblindung.
Die Formen von Netzhautablösungen
Die Rhegmatogene Netzhautablösung
Am häufigsten entsteht eine Netzhautablösung durch einen Netzhautriss. Dieser bildet sich, wenn sich der Glaskörper aufgrund von Verflüssigung und Umstrukturierung des Gewebes abzuheben beginnt. Dies geschieht zum einen aufgrund natürlicher Alterungsprozesse, zum anderen kann sich der Glaskörper aber auch akut durch äußere Krafteinwirkungen abheben (Prellungen, Druckwellen, Stöße oder Gewalt).
Bei betroffenen Patienten schrumpft der Glaskörper durch seine nachlassende Struktur zusammen und „zieht“ so an der Netzhaut. Durch diese Zugkräfte können kleine Löcher entstehen, durch die Flüssigkeit aus dem Glaskörper zwischen die Netzhaut und das Pigmentepithel gelangen kann. Die dortige Flüssigkeitsansammlung führt im Anschluss daran zu einer Ablösung der Netzhaut. Die rhegmatogene Netzhautablösung weist einen Netzhautriss in Hufeisenform auf. Aufgrund der natürlichen Schwerkraft sinkt der Glaskörper typischerweise nach unten ab. Infolgedessen sind Netzhautrisse sehr viel häufiger in den oberen Anteilen der Netzhaut aufzufinden als in der unteren.
Die Traktive Netzhautablösung
Die traktive Netzhautablösung entsteht, wenn Glaskörpergewebe und/oder Netzhautschichten vernarben. Häufiger Auslöser dieser Form der Netzhautablösung ist die diabetische Retinopathie. Durch den langjährigen Diabetes kommt es zu Vernarbung von Gewebe des Glaskörpers und der Netzhaut, die eine Zugwirkung auf die Verbindung von Netzhaut und Pigmentepithel darstellen. Durch die Zugkräfte kann es dann im weiteren Verlauf zu einer zeltartigen Ablösung der Netzhaut kommen.
Weitere Ursachen für Vernarbungen der Netzhautschichten sind vor allem Netzhauterkrankungen, Netzhautveränderungen bei Frühgeborenen, vorausgegangene Netzhautoperationen, altersbedingte Schrumpfungen des Glaskörpers oder auch eine perforierende Verletzung.
Die Exsudative Netzhautablösung
Diese sehr seltene Form der Netzhautablösung hat ihre Ursache in entzündlichen Flüssigkeitsansammlungen im Auge. Im Rahmen von allgemeinen, schweren Erkrankungen kann es zu einer Einschränkung der Pumpfunktion des retinalen Pigmentepithels oder einem Austritt von Flüssigkeit aus geschädigten Gefäßen der Aderhaut kommen. Beides führt zu einer Ansammlung von Flüssigkeit zwischen Netzhaut und Pigmentepithel, die zu einer ähnlichen Netzhautablösung wie bei der rhegmatogenen Form führt.
Die Symptome einer Netzhautablösung
Eine Netzhautablösung macht sich durch folgende Symptomen bemerkbar:
- Lichtblitze (Photopsien) entstehen aufgrund von Einrissen der Netzhaut bzw. Zug auf den Glaskörper. Sie treten vor allem bei ruckartigen Augenbewegungen auf. Sie werden vom Glaskörper ausgelöst, der durch die Bewegung an der Netzhaut zieht. Die Betroffenen nehmen diese Blitze vor allem nachts und im Dunkeln wahr.
- Wenn die Netzhaut einreißt, kann es zu Verletzungen der Netzhautgefäße kommen, die in den Glaskörper einbluten. Aufgrund von Glaskörperblutungen nehmen Betroffene schwarze Punkte wahr. Diese können sehr zahlreich auftreten und sinken häufig vom oberen Teil des Gesichtsfeldes nach unten. Aus diesem Grund werden die Symptome auch als „Rußflocken“, „Rußregen“ oder „Mouches volantes“ beschrieben.
- Es kann auch zu einem teilweisen Ausfall des Gesichtsfeldes kommen. Dabei schiebt sich ein aufsteigender, abfallender oder seitlicher Schatten als schwarze Wand oder Vorhang in das Gesichtsfeld des Auges. Dies ist abhängig von der Stelle auf der Netzhaut, an sich die Neuroretina großflächig ablöst.
Eine Netzhautablösung kann auch völlig ohne Symptome, sowie schmerzfrei ablaufen und erst bei Erreichen der Netzhautmitte (Makula) für den Betroffenen selbst sichtbar werden.
Dies äußert sich dann durch verzerrtes Sehen (Metamorphopsien). In der Regel ist zunächst das Gesichtsfeld eingeschränkt. Daher nehmen nicht alle Betroffenen die typischen Symptome direkt wahr und konsultieren est zu spät einen Augenarzt. Erreicht der Netzhautabriss die Netzhautmitte, verliert der Betroffene zusätzlich zu den peripheren Ausfällen einen großen Teil seiner zentralen Sehschärfe.
Die Diagnose einer Netzhautablösung
Bei einer Netzhautablösung ist eine schnelle Diagnose wichtig. Wenn erste Symptome auftreten, muss so schnell wie möglich ein Arzt aufgesucht werden. Um mögliche Veränderungen der Netzhaut optimal erkennen zu können, muss der Augenarzt das Innere des Auges mit medikamentös erweiterter Pupille stark aufhellen. Eine genaue Diagnose erfolgt normalerweise mittels einer Augenhintergrundspiegelung. Durch die starke Ausleuchtung des Augenhintergrundes kann Ihr Augenarzt eine mögliche Netzhautablösung sichtbar machen. Dabei kommt eventuell auch ein Kontaktglas zum Einsatz. Dieses lupenähnliche Untersuchungstool setzt Ihnen Ihr Augenarzt auf den Augapfel und untersucht im Anschluss daran die Peripherie der Netzhaut auf mögliche Risse oder Ablösungen. Mitunter ist auch der Einsatz von Ultraschall sinnvoll, wenn es z.B. zu Einblutungen im Auge gekommen ist.
Auch wenn die Symptome der Netzhautablösung häufig nur einseitig auftreten, untersucht der Arzt immer beide Augen. Denn manchmal weist auch die Netzhaut des nicht betroffenen Auges Veränderungen auf, die eine Vorstufe zur Netzhautablösung sein können und die sich eventuell vorbeugend mit dem Laser behandeln lassen.

Die Behandlung / Therapie einer Netzhautablösung
Zuallererst geht es bei der Therapie darum, wann die Beschwerden zum ersten Mal aufgetreten sind, wie sie sich entwickelt haben und ob Grunderkrankungen vorhanden sind. Diese müssen, ebenso wie regelmäßig eingenommene Medikamente, in die Überlegungen als Ursache mit einbezogen werden. Im Anschluss daran stehen mehrere Therapiemöglichkeiten zu Auswahl, mit denen eine Netzhautablösung behandelt werden kann.
Die Laserkoagulation
Sollte der Augenarzt einen Netzhautriss oder ein Netzhautloch bei intakt anliegender Netzhaut diagnostiziert haben, kommt oft eine (Argon-) Laserkoagulation zum Einsatz. Mithilfe des Lasers werden kleine Entzündungsreaktionen im Auge hervorgerufen, durch die das Loch in der Netzhaut und umliegendes Gewebe miteinander verklebt werden. Es dauert in etwa 2 Wochen, bis sich feste Narben um das abgeriegelte Loch gebildet haben und einer drohenden Netzhautablösung entgegenwirken wurde. Die entstandene Narben stören den Betroffenen beim peripheren Sehen nicht.

Die Kryotherapie
Ist der Riss zu groß oder zu weit in der Peripherie des Auges, so kann er durch einen kryo-chirurgischen Eingriff behandelt werden. Bei diesem Verfahren wird eine Kälte-Sonde auf der Außenseite des Auges aufgesetzt. Aufgrund der thermischen Reaktion des umliegenden Gewebes wird der Riss verschlossen und der Defekt kann sich nicht weiter ausdehnen.
Tamponade, Plombe oder Cerclage
Wird eine Netzhautablösung diagnostiziert, kommen nur noch operative Eingriffe in Frage, da die medikamentöse Behandlung einer Netzhautablösung nicht möglich ist. Eine Behandlung mittels Laser erweist sich leider in diesem Stadium als wirkungslos und kommt deshalb nicht mehr zum Einsatz. Im Fokus der aller Operationsverfahren steht dabei die Fixierung der Netzhaut an ihrem Untergrund.
Durch Einbringen einer Tamponade mit einem Luft, Gas- oder Sikikonölgemisch in das Innere des Augapfels kann die abgelöste Retina wieder an das RPE angelegt werden. Das Gas wird nach einigen Wochen resorbiert. Die Gastamponade kann auch mit der Kryo-Therapie, der Vitrektomie und einer Cerclage kombiniert werden. Bei der kombinierten Vitrektomie werden der Glaskörper und traktives Gewebe möglichst vollständig entfernt sowie der Lochverschluss durch eine Tamponade realisiert.
Die Wiederanlage der Netzhaut kann auch durch das Aufnähen von speziell geformten Kunststoffpolstern (Plomben) oder durch kreisförmiges Umschlingen des Augapfels von außen mit flexiblen Silikonbändern oder -schläuchen (Cerclage) erreicht werden. Diese chirurgischen Maßnahmen haben die Eindellung des Augapfels zum Ziel, sodass der Kontakt zwischen Pigmentepithel und Neuroretina wieder hergestellt und dem Glaskörperzug entgegengewirkt wird.
Die Prognose und Vorbeugung einer Netzhautablösung
In rund 90 % aller Fälle gelingt die Wiederanlegung der Netzhaut, sodass das Sehvermögen der Patienten erhalten bleibt.
Je früher der Netzhautabriss entdeckt wird und je kleiner er ist, desto besser sind die Chancen auf eine Heilung. In den ersten Tagen nach der Operation sollten die Augen so wenig wie möglich belastet werden; Lesen und Bildschirmarbeiten sind aufgrund der schnellen Augenbewegungen (Sakkaden) bei Nahfixation untersagt.
Wenn sich die Netzhaut innerhalb weniger Tage angelegt hat und eine feste Narbe entstanden ist, sind nach 2-3 Wochen keine Einschränkungen mehr zu erwarten. Sollten Betroffene Patienten erneut Lichtblitze und schwarze Punkte im Blickfeld wahrnehmen oder das Gefühl eines Gesichtsfeldausfalles haben, ist es notwendig sofort wieder einen Augenarzt aufzusuchen. Bisweilen kann es zu einer Narbenbildung auf der Netzhaut kommen, die zu einer erneuten Netzhautablösung führen kann. In solchen Fällen sind oft wiederholte Eingriffe erforderlich um die Netzhaut erfolgreich anzulegen.
Zur Vorbeugung einer Netzhautablösung wird Risikopatienten (z. B. mit starker Kurzsichtigkeit) oder Patienten mit bestimmten Vorerkrankungen (z. B. Grauer Star) empfohlen, sich ab dem 40. Lebensjahr einmal jährlich einer Netzhautkontrolle (Augenspiegelung) zu unterziehen. Das gleich gilt für Betroffene, die bereits an einem Auge eine Netzhautablösung hatten.
Quellen:
Burk, A. & Burk, R.: Checkliste Augenheilkunde. Georg Thieme Verlag, Stuttgart, 6. Auflage, 2018.
Kampik, A. & Grehn, F.: Augenärztliche Differenzialdiagnose. Georg Thieme Verlag, Stuttgart, 2. Auflage, 2008.
Leydhecker, W.: Augenheilkunde. Springer-Verlag, Heidelberg, 23. Auflage, 1987.








