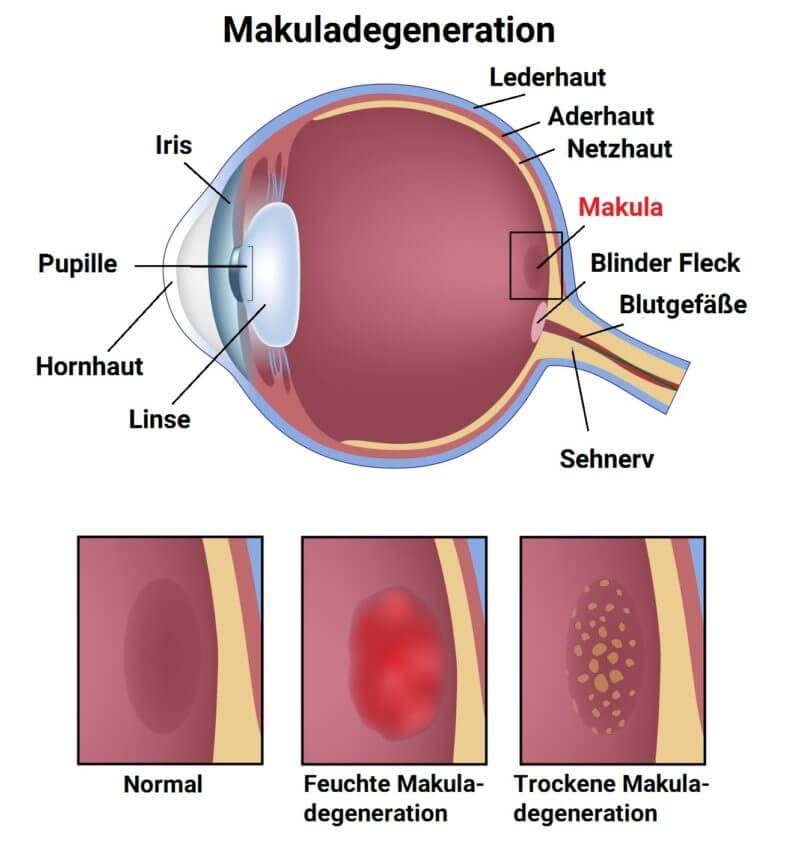
Was ist die altersbedingte Makulagenereration (AMD)?
Die Makuladegeneration (AMD) ist eine Erkrankung, bei der ein zentraler Netzhautschaden für eine fortschreitende Sehverschlechterung bis hin zur Erblindung führen kann. In den westlichen Industrienationen ist die Makuladegeneration inzwischen die häufigste Ursache einer zentralen Erblindung. Eine rechtzeitige Behandlung mit Medikamenten kann den Verlauf der Erkrankung verzögern oder aufhalten. Lesen Sie in diesem Beitrag alles über die Ursachen, Symptome und Therapiemöglichkeiten.
Die wichtigsten Fragen auf einen Blick

Makuladegeneration: Überblick
Zusammenfassung
- Die Makuladegeneration tritt vor allem ab dem 65. Lebensjahr auf (altersbedingte Makuladegeneration). Frauen und Männer sind davon in etwa gleich stark betroffen.
- Die altersbedingte Makuladegeneration (AMD) ist in den westlichen Industrieländern die Hauptursache für Erblindungen bei über 50.-jährigen Menschen.
- Bei der Erkrankung gehen Sehzellen im zentralen Bereich der Netzhaut zugrunde, die das farbige und scharfe Sehen vermitteln.
- Erste Symptome der AMD sind eine verzerrte und verschwommene Wahrnehmung in der Mitte des Gesichtsfeldes.
- Im späteren Stadium der Erkrankung ist das Sehen lediglich in den Randbereichen des Gesichtsfeldes noch erhalten. Betroffene können keine Gesichter, Buchstaben oder Zahlen mehr erkennen.
- Man unterscheidet je nach Verlauf der Erkrankung zwischen einer trockenen und einer feuchten Form der Erkrankung.
- Maßnahmen zur absoluten Vorbeugung oder Heilung der AMD gibt es derzeit nicht. Frühzeitig erkannt, lässt sich eine weitgehende Erblindung oftmals durch spezielle Medikamente verlangsamen oder stoppen und der Sehverlust aufhalten.
Risikofaktoren minimieren, Warnzeichen beachten
Nach derzeitigem Forschungsstand gehören zu den Hauptrisikofaktoren der altersbedingten Makuladegeneration Bluthochdruck, Rauchen oder schädliche UV-Strahlung. Zudem können auch genetische Faktoren (Veranlagung) und Umweltfaktoren bei der Entstehung der Erkrankung eine Rolle spielen.
Die Zahl der neu Erkrankten steigt mit dem Alter (ab dem 60. Lebensjahr) sprunghaft an. Aufgrund der höheren Lebenserwartung von Frauen sind diese häufiger von einer AMD betroffen. (Erfahren Sie hier mehr zu Risikofaktoren der Makuladegeneration)
Erste Warnzeichen einer beginnenden AMD können Netzhautveränderungen wie Drusen oder eine Verschiebung des Pigmentepithels der Netzhaut sein. Diese können nur bei einer augenärztlichen Untersuchung festgestellt werden. Die Ergebnisse sind wichtig, um den richtigen Therapiezeitpunkt zu planen.
Im Laufe der Erkrankung kann sich aus der trockenen eine feuchte AMD entwickeln. (Mehr dazu erfahren Sie unter Makuladegeneration: Ursachen)
Erste Symptome: verschwommene Sicht oder ein dunkler Fleck im Blickzentrum
Zu Anfang einer Makuladegeneration treten meistens keine spürbaren Symptome auf. Die Erkrankung verläuft außerdem völlig schmerzlos. Bei der häufiger auftretenden trockenen AMD (> 80 %) entwickeln sich die Sehstörungen langsam und Einschränkungen sind erst zu einem fortgeschrittenen Stadium bemerkbar. Da die Erkrankung die Netzhautmitte (Makula) betrifft, klagen Betroffene zuerst über eine abnehmende Sehschärfe im zentralen Blickfeld und Probleme beim Lesen.
Die feuchte Form der AMD verläuft deutlich schwerwiegender. Betroffene klagen über einen schnelleren Verlust der Sehschärfe beim zentralen Sehen. Zudem erscheinen gerade Linien verbogen und das Sehen scheint verzerrt.
In einem späten Stadium der Erkrankung kann das Sehvermögen im Zentrum des Gesichtsfeldes komplett ausfallen. Betroffenen erscheint der zentrale Bereich des Gesichtsfeldes dann als leerer oder grauer, schwarzer Fleck. (Mehr zu Symptome einer AMD)

Früherkennung ist wichtig
Augenärzte empfehlen gezielte Augenuntersuchungen und regelmäßige Kontrollen ab dem 60. Lebensjahr. Patienten haben ab dem 55. Lebensjahr Anspruch auf Vorsorgeuntersuchungen, die von den Krankenkassen übernommen werden. (Weitere Informationen können Sie im Kapitel Makuladegeneration: Diagnose erfahren)
Eine Möglichkeit die Augen selbst zu überprüfen bietet der Amsler-Gitter-Test. Der Test ist zwar kein reiner Makuladegenerations-Test, er zeigt aber alle eventuellen Schädigungen der zentralen Netzhaut an. Besteht ein Verdacht, so kann der Test daheim selbstständig durchgeführt werden. (Mehr dazu im Kapitel Makuladegeneration: Vorbeugung)
Krankheitsverlauf und Prognose
Der Krankheitsverlauf einer AMD ist individuell sehr unterschiedlich. Er hängt vor allem davon ab, welche Form der AMD vorliegt. Handelt es sich um die trockene Form, schreitet die Erkrankung häufig langsam über Jahre voran, ohne dass sie zu gravierenden Sehstörungen führt. Erst wenn sich größere Mengen sogenannter Drusen im Bereich der Makula abgelagert haben, kommt es zu dauerhaften Seheinschränkungen beim Patienten. Bisher gibt es noch kein Therapieverfahren, das den Verlauf der trockenen AMD stoppen kann.
In etwa 15 Prozent der Erkrankungsfälle entsteht aus der trockenen Makuladegeneration die feuchte Makuladegeneration. Ohne Behandlung führt die feuchte AMD in mehr als 80 % der Fälle zu schweren Sehstörungen und einer Erblindung im zentralen Sehbereich. Die feuchte Makuladegeneration verläuft deutlich schneller als die trockene AMD, der Krankheitsverlauf kann aber durch moderne Therapieverfahren und Medikamente verlangsamt oder gestoppt werden. (Mehr Informationen erhalten Sie im Kapitel Makuladegeneration: Therapie)
Tipps zur Vorbeugung
Leider gibt es nicht den absoluten Schutz im Alter an einer AMD zu erkranken. Dennoch kann man einige Risikofaktoren, die eine Entstehung der Erkrankung begünstigen, minimieren oder beeinflussen. So sind eine ausgewogene Ernährung und regelmäßige körperliche Bewegung grundsätzlich immer empfehlenswert. Vor allem die Vitamine A, C und E und dunkelgrüne Blattgemüse tragen zur Augengesundheit bei. Auf Rauchen, fettige und ungesunde Ernährung oder starke Sonnen- und UV-Einstrahlung sollte hingegen möglichst komplett verzichtet werden. (Weitere Tipps finden Sie im Kapitel Makuladegeneration: Vorbeugung)
Makuladegeneration: Ursachen der trockenen & feuchten AMD
Je nach Form der Makuladegeneration können unterschiedliche Ursachen die Krankheit bedingen. So kennzeichnen krankhafte Ablagerungen (Drusen) oder Gewebeschwund (Atrophie) die trockene Makuladegeneration, während es bei der feuchten Form zum Wachstum instabiler Blutgefäße unter der Makula kommt.
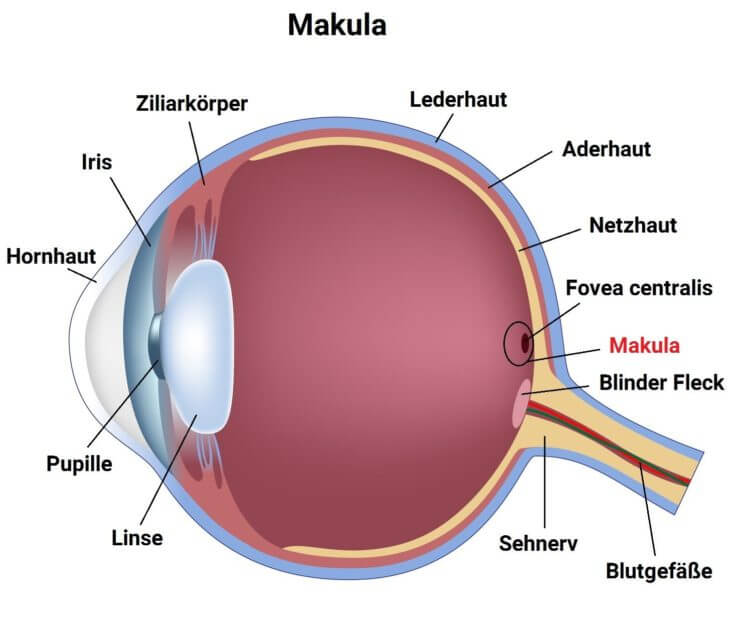
Makula nimmt Schaden
Die Makula („gelber Fleck“) bezeichnet ein Areal von circa 3 Millimetern Durchmesser in der Mitte der Netzhaut des Auges (Retina). Besondere Bedeutung hat die Makula für die Wahrnehmung von Farben. Das eng umschriebene Areal stellt mit seinen 6–7 Millionen farbsensitiven Sehnervenzellen (Zapfen) die Stelle des schärfsten Sehens dar und ermöglicht das Erkennen von Gegenständen, Gesichtern, Farben und der Darstellung feiner Details, wie Zahlen oder Buchstaben.
Außerhalb der Makula nimmt die Zahl der Zapfen rasch ab und Fotorezeptoren vom Typ „Stäbchen“ überwiegen. Diese sind, anderes als Zapfen, für das Sehen bei geringer Helligkeit, Dämmerungssehen oder Nachtsehen spezialisiert. Außerdem nehmen sie Umrisse und Bewegungen wahr und helfen bei der Orientierung im Dunkeln. Die Stäbchen sind bei einer Makuladegeneration nicht betroffen und auch bei weit fortgeschrittenen Krankheitsverläufen bleibt ein Rest des peripheren Sehens erhalten.
Betroffene Patienten können sich oft gut im Raum orientieren und bewegen, obwohl sie als gesetzlich blind gelten. Gerade in vertrauten Umgebungen wie daheim oder im Supermarkt kommt es kaum zu Problemen. Das Erkennen von Gesichtern, Gegenständen oder kleiner Details ist jedoch meist nicht mehr möglich. (Mehr zu den Symptomen finden Sie hier)
Funktionsstörungen in der Netzhaut spielen entscheidende Rolle
Ausgangspunkt einer Makuladegeneration sind Störungen im Zellstoffwechsel der Netzhaut, die vor allem im Alter auftreten können. Warum die Störungen auftreten, ist bis heute noch nicht vollständig geklärt. Nach neuestem Kenntnisstand spielen genetische Faktoren (familiäre Belastung) und Umwelteinflüsse (Rauchen, Übergewicht) eine zentrale Rolle bei Entwicklung der Erkrankung.
Im Normalfall herrscht innerhalb der Makula ein starker Stoffwechsel, dessen zahlreiche Stoffwechselprodukte von der darunterliegenden Gewebeschicht, dem sogenannten retinale Pigmentepithel, entsorgt werden müssen. Mit zunehmendem Alter kann es dabei zu Funktionsstörungen kommen. Diese wiederrum führen zu Ablagerungen von Abbauprodukten unter der Netzhaut. Überschreiten diese Ablagerungen eine kritische Schwelle, kann es zu Schädigungen der farbempfindlichen Fotorezeptoren und Funktionseinbußen der Makula kommen. Dies bezeichnet man dann als altersbedingte Makuladegeneration, kurz AMD.
Ein hohes Lebensalter ist tatsächlich der größte Faktor für eine Makuladegeneration. Die Erkrankung tritt vor allem ab dem 65. Lebensjahr auf. Frauen und Männer sind dabei gleich häufig betroffen. In Deutschland lag die Anzahl der an altersabhängiger Makuladegeneration erkrankten Menschen im Jahr 2012 bei rund 1,6 Millionen Menschen. Aufgrund der demographischen Entwicklung ist es zu erwarten, dass die Zahl der Erkrankten weiter zunimmt.

Die Anzahl der durch altersbedingte Makuladegeneration verursachten Erblindungen beträgt in Deutschland derzeit etwa 5000 Fälle pro Jahr. Betroffene Patienten erkranken zuerst meist nur an einem Auge. Die Wahrscheinlichkeit, dass innerhalb eines Jahres auch das zweite Auge von der Makuladegeneration betroffen ist, liegt bei 45 Prozent.
Ursachen für die trockene Makuladegeneration
Bei der Frühform der trockenen Makuladegeneration finden Augenärzte häufig die sogenannten Drusen (bestehen aus Abfallprodukten der Fotorezeptoren und dem Alterspigment Lipofuszin). Diese Abfallprodukte aus dem Stoffwechsel der Netzhaut sammeln sich vor allem unterhalb der Makula an (Drusenmakulopathie). Drusen gelten als Vorläufer der Makuladegeneration, verursachen von allein aber meist keine oder nur eine geringe Seheinschränkung.
Im Verlauf der trockenen Makuladegeneration nehmen die Größe und Anzahl der Drusen zu. Es kommt zu einer Verschlechterung der Ernährung der Netzhaut. Diese kann sich teilweise zurückbilden, wird dünner oder kann absterben. Durch weitere Stoffwechselstörungen kommt es zu einer Unterversorgung der Sehzellen und einem anwachsenden Funktionsverlust in der Makula.
Ist die Sehkraft zu Beginn der AMD nur wenig eingeschränkt, entwickeln sich im fortgeschrittenen Verlauf der Erkrankung gravierende Einschränkungen beim zentralen Sehen (geografische Atrophie).
Bislang gibt es noch keine wirkungsvolle Therapie für die trockene altersbedingte Makuladegeneration, deshalb ist eine Früherkennung beim Augenarzt wichtig. Zudem kann aus einer trockenen Makuladegeneration jederzeit eine feuchte Makuladegeneration entstehen.

Ursachen für eine feuchte Makuladegeneration
Die zweite Form der AMD, die sog. feuchte Makuladegeneration, entsteht fast immer als Folge einer trockenen Makuladegeneration. Die feuchte Verlaufsform der AMD ist viel seltener (10 – 15 % der Erkrankten), aber auch viel aggressiver als die trockene Form. Krankhafte Ablagerungen (Drusen) in der Netzhaut führen zur Zerstörung des retinalen Pigmentepithels.
Darüber hinaus führen die Ablagerungen zu Lücken innerhalb der Membranen unterhalb der Netzhautschicht. Zudem kommt es zu einer Minderdurchblutung der Aderhaut und die Netzhaut wird nicht mehr ausreichend mit Sauerstoff versorgt.
Als Reaktion auf die Minderdurchblutung bildet der Körper ein aktives Eiweiß (VEGF), dass die Neubildung von kleinen Blutgefäßen unter der Makula anregen soll. Diese sollen die ausreichende Sauerstoffversorgung der Netzhaut wiederherstellen. Leider wachsen die neu gebildeten Gefäße auch durch die vorher entstandenen Lücken in den Membranen unter der Netzhaut ein.
Aufgrund der krankhaft porösen Struktur der neu eingewachsenen Blutgewächse tritt Flüssigkeit oder Blut aus diesen aus (choroidale Neovaskularisationen). Aufgrund dieses Phänomens wird die Erkrankung auch als feuchte Makuladegeneration bezeichnet.
Die ständig austretenden Flüssigkeiten erzeugen Schwellungen (Makulaödeme) und das Sehen der Betroffenen ist zunehmend verzerrt. Gleichzeitig fördern die Schwellungen eine weitere Ablösung der Netzhaut und Schädigung der Sehzellen. Dies kann im späteren Verlauf zu einem plötzlichen Sehverlust und einer teilweisen oder völligen Erblindung führen. Der Bildausfall tritt dabei als dunkler Fleck im zentralen Gesichtsfeld auf und ist umso größer, je mehr Sehzellen geschädigt oder zerstört wurden.

Die feuchte Makuladegeneration kann im Gegensatz zur trockenen Form deutlich schneller verlaufen, kommt aber irgendwann zum Stillstand, ohne die gesamte Netzhaut geschädigt zu haben.
Genetische Ursachen
Ist ein Familienmitglied an einer altersbedingten Makuladegeneration erkrankt, so ist das Risiko, dass Verwandte 1. Grades daran ebenfalls erkranken, erhöht. Die altersbedingte Makuladegeneration in einer Familie gilt als maßgeblicher Risikofaktor für folgende Generationen und kann vererbt werden.
Liegt ein Gendefekt als Ursache einer Makuladegeneration vor, treten bei den betroffenen Personen die typischen Symptome bereits im Kindes- und Jugendalter (10-20. Lebensjahr) erstmalig auf. So können sowohl ein Morbus Stargardt (iuvenile Makuladegeneration) oder die Best-Krankheit (vitelliforme Makuladegeneration) Ursache einer Makuladegeneration im Kindesalter sein.
Bei einem Morbus Stargardt kommt es zunächst zu einer Selbstzerstörung der Fotorezeptoren und einer raschen Verschlechterung des zentralen Sehvermögens. Nach einer Phase der Stabilisierung schreitet die Krankheit nur noch langsam voran. Die Lesefähigkeit der Betroffenen nimmt mehr und mehr ab.
Makuladegeneration: Risikofaktoren
Neben genetischen Ursachen und dem Alter der Menschen, gibt es auch vermeidbare Risikofaktoren, die eine altersbedingte Makuladegeneration auslösen oder zumindest begünstigen können. Im folgenden Beitrag möchten wir Ihnen die häufigsten Risikofaktoren vorstellen.
Rauchen
Rauchen führt zu einer Minderdurchblutung der Netzhaut und sorgt dafür, dass diese nicht mit ausreichend Sauerstoff versorgt wird. Gleichzeitig werden Abbauprodukte aus dem Stoffwechsel der Netzhaut durch das Rauchen schlechter abtransportiert. Das Risiko als starker Raucher an einer Makuladegeneration zu erkranken ist dreimal so hoch wie bei Nichtrauchern.

Hoher Blutdruck oder Diabetes mellitus
Für die optimale Versorgung der Netzhaut ist die korrekte Einstellung bei Bluthochdruck oder vorliegenden Diabetes mellitus durch einen Facharzt sinnvoll. Erfolgt dies nicht, führt ein hoher Blutdruck oder eine nicht eingestellte Blutzuckererkrankung zu Problemen an den Gefäßen der Netzhaut. Dies hat wiederum eine Schädigung der Makula zur Folge.
Starke Sonnen- und UV-Lichteinstrahlung
Das menschliche Auge reagiert sehr empfindlich auf Sonnenlicht und die darin enthaltenen unsichtbaren UV-Strahlen. Die Makula ist besonders sensibel gegenüber diesen Strahlen und kann durch diese nachhaltig geschädigt werden.
Haut- und Augenfarbe
Eine helle Haut und blaue Augen stellen weitere Risikofaktoren dar. So erkranken hellhäutige oder blauäugige Menschen häufiger an einer Makuladegeneration, als Personen mit dunkel pigmentierter Regenbogenhaut. Menschen mit blauen Augen sollten daher immer darauf achten, bei Sonnenlicht eine Brille mit ausreichenden UV-Schutz zu tragen.

Störungen im Cholesterinstoffwechsel
Erste Studien zeigen, dass Störungen im Cholesterinstoffwechsel dafür mitverantwortlich gemacht werden können, eine altersbedingte Makuladegeneration zu verursachen. So führt ein fehlerhafter Cholesterinstoffwechsel zur Anhäufung sogenannter Oxidationsprodukten des Cholesterins und anderer Lipide im retinalem Pigmentepithel (RPE) der Netzhaut.
Starke Kurzsichtigkeit
In seltenen Fällen kann auch eine starke Kurzsichtigkeit (pathologische Myopie) als Ursache für eine Makuladegeneration verantwortlich gemacht werden. Aufgrund des schubweisen, übermäßigen Längenwachstums des Augapfels bei einer pathologischen Myopie wird starker Zug auf die Netz- und Aderhaut ausgeübt.
Dies führt zu einer Ausdünnung der Aderhaut unter der Makula, kleinen Rissen in den feinen Netzhautschichten und einer verminderten Durchblutung des Netzhautgewebes. Es kommt zur Bildung krankhafter Blutgefäße an der Stelle des schärfsten Sehens (Fovea centralis) und der Ausbildung einer feuchten Makuladegeneration.
| Vermeidbare Risikofaktoren | Unvermeidbare Risikofaktoren |
|---|---|
| • Ungesunde, fettige Ernährung | • Genetische Faktoren |
| • Starke Sonnen- und UV-Einstrahlung | • Familiäre Vorerkrankungen |
| • Rauchen | • Starke Kurzsichtigkeit |
| • Übermäßiger Alkoholkonsum | • Haut- und Augenfarbe |
| • Fortgeschrittenes Alter |
Makuladegeneration: Symptome
Die Symptome einer Makuladegeneration können sehr unterschiedlich sein und bleiben zu Anfang oft unbemerkt. Bei einer spürbaren Abnahme der Sehschärfe oder einer verzerrten Wahrnehmung der Umgebung sollte umgehend ein Augenarzt hinzugezogen werden.
Symptome im Frühstadium
Im Frühstadium einer Makuladegeneration zeigen sich meistens keine spürbaren Symptome. Zu Anfang tritt die Erkrankung häufig nur an einem Auge auf, bevor sie im weiteren Verlauf fast immer beide Augen betrifft. Erste Sehausfälle des erkrankten Auges können zunächst mit dem gesunden Auge ausgeglichen werden und Betroffene bemerken die Krankheit nicht.
Die ersten, wahrnehmbaren Symptome zeigen sich oft beim Lesen. Betroffene benötigen durch eine verminderte zentrale Sehschärfe mehr Licht. Die Mitte der Texte wird leicht verschwommen wahrgenommen und Buchstaben scheinen zu hüpfen. Zudem kann der Text verzerrt erscheinen oder wie von einem grauen Schatten überlagert.
Aufgrund der kaum spürbaren und schmerzfreien Symptome ist eine Makuladegeneration im Frühstadium oft ein Zufallsbefund beim Augenarzt.
Symptome im weiteren Verlauf
Je weiter die Erkrankung in der Folgezeit fortschreitet, desto ausgeprägter werden die Symptome. Insbesondere dann, wenn das gesunde Auge die Ausfälle des betroffenen Auges nicht mehr ausreichend kompensieren kann oder beide Augen betroffen sind. Durch die zunehmende Zerstörung der Netzhautmitte (Makula) kommt es zu Einschränkungen im zentralen Blickfeld. Es zeigen sich folgende Symptome:
- Sukzessive Abnahme der Sehschärfe
- Abnahme des Kontrastempfindens und des Farbensehens
- Verringerte Anpassung an wechselnde Lichtverhältnisse
- Zunahme der Blend- und Lichtempfindlichkeit
- Probleme bei der Fixierung von Gegenständen mit den Augen
- Verzerrte Wahrnehmung der Umwelt (Metamorphopsie)
- Probleme beim Lesen, Handarbeiten und Autofahren
- Schwierigkeiten beim Gang über die Straße andere Gesichter zu erkennen
Die verzerrte Wahrnehmung der Umwelt (Metamorphopsie) zeigt sich am deutlichsten bei der Betrachtung von geraden Linien. So sehen Betroffene zum Beispiel Fugen im Badezimmer oder einem Fensterrahmen verbogen und wellig (Ansatzpunkt des Amsler-Gitter-Test).
Aufgrund der sukzessiven Abnahme der Sehschärfe des zentralen Blickfeldes können Helligkeitsunterschiede durch die Makula nicht mehr richtig wahrgenommen werden. Dies hat auch zur Folge, dass Kontraste nur noch unscharf wirken. Durch die verringerte Anpassung an veränderte Lichtverhältnisse, klagen Betroffene bei hellem Licht über eine erhöhte Blendempfindlichkeit. Durch das Absterben der farbsensitiven Fotorezeptoren (Zapfen) in der Netzhautmitte leidet das Farbensehen und die Umwelt erscheint zunehmend in schwarz-weiß.
Zu einem späten Stadium der Makuladegeneration kann das Sehvermögen im Zentrum des Gesichtsfeldes komplett ausfallen. Patienten erscheint dieser Bereich des Sehverlustes dann als leer oder grauer, schwarzer Fleck. Dieses Symptom bezeichnen Augenärzte auch als „zentrales Skotom“.
Makuladegeneration: Diagnose
Augenärzte können durch gezielte Augenuntersuchungen eine altersbedingte Makuladegeneration frühzeitig entdecken. Um größere Schäden zu verhindern oder vorzubeugen, ist die frühzeitige Diagnose der Erkrankung von entscheidender Bedeutung.
Vorsorgeuntersuchungen
Patienten haben ab dem 55. Lebensjahr Anspruch auf die empfohlenen Vorsorgeuntersuchungen beim Augenarzt. Durch diese lassen sich Sehstörungen, Augenbeschwerden oder unentdeckte Augenerkrankungen, wie zum Beispiel eine Makuladegeneration, erkennen, einordnen und korrigieren. Eine frühzeitig eingeleitete Therapie hilft dabei, das Sehvermögen bestmöglich zu erhalten.
Amsler-Gitter-Test
Bei dem nach einem Schweizer Augenarzt benannte sogenannte Amsler-Gitter-Test kommt ein Prüfbild zum Einsatz, dass aus horizontalen und vertikalen Linien besteht. Sie bilden zusammen ein Netz oder ein Gitter. Patienten müssen sich etwa einen halben Meter vom Testblatt entfernt positionieren und abwechselnd mit je einem Auge den Punkt im Gitterraster anvisieren. Das andere Auge wird dabei entweder geschlossen oder zugehalten.
Wer an einer Makuladegeneration leidet, wird Löcher oder unscharfe dunkle Stellen im Gitter erkennen. Außerdem können Gitter wellig oder verzerrt erscheinen. Der Amsler-Gitter-Test kann bei Verdacht auch vom Patienten selbst durchgeführt werden.
Visusbestimmung (Sehschärfenmessung)
Standard bei der Diagnostik einer Makuladegeneration ist eine sogenannte Visusbestimmung. Diese hilft, den Grad des Sehverlustes objektiv beurteilen zu können. Dafür stehen dem Augenarzt verschiedene Verfahren zur Verfügung. Mithilfe von Sehprobentafeln (z. B. Landoltringe) oder einem speziellen Gerät (Phoropter) lässt sich die Sehschärfe exakt bestimmen.
Können Patienten Zeichen (Buchstaben oder Zahlen) ab einer bestimmten Größe nicht mehr erkennen, kann der Augenarzt dies mit einschwenkbaren Korrekturgläsern ausgleichen, bis die Zeichen wieder gut lesbar sind. Dabei sind die entsprechenden Brechwerte der Gläser gleich dem Korrekturbedarf der Augen. Ein gesunder, junger Mensch hat einen Visus zwischen 1 und 1,6 (1 = 100 % Sehvermögen). Bei älteren Menschen sinkt dieser Wert auf natürliche Weise (physiologisch) bis auf 0,6 ab. Liegt eine Makuladegeneration vor, kann ein Visus bis unter 0,02 sinken.

Spaltlampenuntersuchung
Zur Kontrolle des vorderen und mittleren Augenabschnittes des Patienten nutzt der Augenarzt die Spaltlampenuntersuchung. Hierbei werden die wichtigen vorderen und mittleren Augenabschnitte (Augenlider, Lederhaut, Bindehaut, Hornhaut, Iris und Augenlinse) des Patienten untersucht.
Dieses schmerzlose Verfahren erlaubt eine erste Einschätzung des Krankheitsbildes und bietet außerdem die Möglichkeit, Veränderungen in der Netzhaut, einschließlich der Makula und des Sehnervenkopfes des Auges wie durch ein Mikroskop zu vergrößern und genauer zu betrachten.
Spiegelung des Augenhintergrundes
Mit der Augenspieglung können die einsehbaren Teile des Auges, insbesondere die Netzhaut und die Blutgefäße der Netzhaut durch den Augenarzt inspiziert werden. Schon vor einer beginnenden Seheinschränkung durch die Makuladegeneration lassen sich Veränderungen an der Makula oder dem Sehnervenkopf durch die Ophthalmoskopie erkennen. Liegt eine Makuladegeneration vor, zeigen sich veränderte Strukturen wie Drusen, ausgedünntes Netzhautgewebe, Einblutungen oder einsprießende Blutgefäße mit poröser Struktur.
Zur Verlaufskontrolle wird der Augenhintergrund bei jeder Untersuchung fotografiert, um die Zustände des Augenhintergrundes zu einem späteren Zeitpunkt miteinander vergleichen zu können.
Optische Kohärenz-Tomographie (OCT)
Bei der schmerzlosen Optischen-Kohärenz-Tomografie (OCT) wird die Netzhaut des Auges mit einem nicht-thermischen Laser abgetastet und die Dicke der Netzhaut bestimmt. Durch die OCT werden die einzelnen Schichten in Schnittbildern durch die Netzhaut dargestellt und erlauben eine genaue Betrachtung durch den Augenarzt.
Die OCT Untersuchung ist derzeit der Goldstandard zur Untersuchung von Makulaerkrankungen. In der Vorsorge und in der Verlaufsuntersuchung der AMD ist eine OCT unverzichtbar. Durch die hohe Auflösungsmöglichkeit im Mikrometerbereich können bereits minimale Veränderungen und Frühformen erkannt werden. Zeigt sich die Netzhaut dünner als normal, kann dies ein Hinweis auf eine trockene Makuladegeneration sein. Eine zu dicke Netzhaut kann dagegen ein Hinweis auf eine feuchte altersbedingte Makuladegeneration sein.
Wichtig: Für diese Untersuchung kann es notwendig sein, dass die Pupille mit Augentropfen erweitert werden muss. Patienten können danach bis zu 12 Stunden nur eingeschränkt sehen und dürfen kein Auto fahren.
Fluoreszenzangiographie (Farbstoffuntersuchung)
Bei der Fluoreszenzangiographie wird ein Farbstoff in die Armvene injiziert. Dieser stellt neu gebildete, undichte und krankhafte Gefäße im Augenhintergrund dar. Mit dieser Form der Untersuchung kann eine Makuladegeneration eindeutig diagnostiziert werden. Der im Körperkreislauf zirkulierende Farbstoff leuchtet bei Bestrahlung mit blauem Licht auf und erlaubt eine sehr genaue Beurteilung der Netzhautgefäße. Für eine spätere Therapieempfehlung werden die Netzhaut des Patienten und die angefärbten Gefäße mit einer speziellen Kamera fotografiert.
Wichtig: Auch für die Fluoreszenzangiographie muss die Pupille mit Augentropfen erweitert werden. Diese können das Sehen des Patienten bis zu zwölf Stunden negativ beeinträchtigen.
Weitere Diagnoseverfahren
Stellt der Augenarzt weitere Auffälligkeiten an den Augen fest, stehen ergänzende Diagnoseverfahren zur Verfügung. So kann mithilfe der Perimetrie das Gesichtsfeld des Patienten exakt untersucht werden. Um Schädigungen an der Sehnervenpapille oder dem Sehnervenkopf auszuschließen, können diese mit einer Fundus Kamera oder einem Retina-Tomografie (HRT) untersucht und vermessen werden.
Damit der Augeninnendruck exakt bestimmt werden kann, wird zudem die Hornhautdicke bestimmt. So kann eine dickere oder dünnere Hornhaut die Messung des Augeninnendruckes verfälschen und muss bei der Protokollierung der Ergebnisse berücksichtigt werden.
Makuladegeneration: Stadien & Formen
Die unterschiedlichen Formen der Makuladegeneration lassen sich in verschiedene Stadien einteilen. Für die Einteilung bedient man sich bei dem neuen Klassifikationsschema der Beckman Initiative (Clinical Classification of Age-related Macular Degeneration).
Keine altersbedingte Makuladegeneration
In diesem Stadium treten keine Symptome auf. Der Arzt stellt höchstens kleine Drusen (Drupelets) mit einer Größe von < 63 μm fest. Die Gesamtfläche aller Drusen umfasst dabei weniger als 125 μm. Zudem ist keinerlei Pigmentveränderungen am Augenhintergrund zu erkennen. Beide Augen zeigen bei der Untersuchung die gleichen Ergebnisse.
Frühstadium der altersbedingten Makuladegeneration
Im frühen Stadium der Makuladegeneration zeigen sich oft noch keine Symptome. Der Arzt stellt neben ersten kleinen Drusen (< 63 μm) auch einige mittelgroße Drusen (63 – 125 μm) am Augenhintergrund fest. Bei manchen Patienten können auch einzelne große Drusen gefunden werden. Die Gesamtfläche der Drusen ist dabei insgesamt größer als 125 μm und/oder erste Pigmentveränderungen am Augenhintergrund sind erkennbar. In diesem Stadium klagen die ersten Betroffenen über eine unscharfe Sicht in der Mitte des Gesichtsfeldes.
Mittleres Stadium der altersbedingten Makuladegeneration
In diesem Stadium zeigen sich am Augenhintergrund viele kleine, mittelgroße und auch große Drusen (> 125 μm). Diese verteilen sich scharf oder unscharf begrenzt über ein größeres Areal um das Sehzentrum herum. Die Pigment- und Gefäßschicht der Netzhaut zeigen sich zudem stellenweise ausgedünnt oder eingerissen. Zudem gibt erste Anzeichen einer Unterversorgung (Atrophie) des Sehzentrums. Es kommt zu ersten Ausfällen des zentralen Gesichtsfeldes der Betroffenen.
Fortgeschrittenes Stadium der altersbedingten Makuladegeneration
Dieses Stadium ist durch eine großflächigere Unterversorgung der Netzhaut gekennzeichnet. Davon direkt betroffen ist auch das Sehzentrum (Makula). Es kommt zur Bildung krankhafter Blutgefäße im Bereich der Makula, Blutungen und eingerissenem Pigmentepithel. Das Gesichtsfeld der Betroffenen ist von einem unterschiedlich großen Fleck überlagert, der die zentrale Sicht größtenteils oder völlig einschränken kann. Die Netzhaut des Patienten kann zudem erste Vernarbungen aufweisen.
Abgrenzung trockene und feuchte Makuladegeneration
Das frühe und mittlere Stadium der Makuladegeneration wird allgemein als trockene altersbedingte Makuladegeneration bezeichnet, die fortgeschrittene Form auch feuchte („exsudative“) altersbedingte Makuladegeneration. Nicht jeder Patient, der unter einem frühen Stadium leidet, entwickelt auch das fortgeschrittene, schwere Stadium der Makuladegeneration. Laut aktuellen Schätzungen entwickeln rund 50 % der Patienten, die an dem frühen oder mittleren Stadium erkrankt sind, innerhalb der nächsten 5 Jahre ein fortgeschrittenes Stadium der AMD, wenn dieses unbehandelt bleibt.
Liegt bei Betroffenen das fortgeschrittene Stadium der Makuladegeneration vor, handelt es sich dabei bei zwei Dritteln der Patienten um die feuchte altersbedingte Makuladegeneration. Diese wird aufgrund ihres schnellen Verlaufs nicht weiter in Stadien unterteilt, obwohl zu einem frühen Stadium der Erkrankung Therapieverfahren noch sinnvoll einsetzt werden können.
Makuladegeneration: Therapie
Die Therapie bei einer Makuladegeneration ist davon abhängig, ob es sich um eine trockene oder feuchte AMD handelt. Während es für die trockene Makuladegeneration bislang noch keinen wirkungsvollen Therapieansatz gibt, kann die schnell fortschreitende feuchte Makuladegeneration durch Medikamente oder bestimmte Operationsverfahren verzögert werden. Gegen die eigentliche Ursache der Erkrankung steht bisher leider keine Behandlungsmöglichkeit zur Verfügung.
Therapie trockene Makuladegeneration
Aufgrund der fehlenden Behandlungsmöglichkeiten bei der trockenen Makuladegeneration geht es vor allem darum, die nachhaltige Schädigung des retinalen Pigmentepithels in der Makula zu verhindern. Ansatz der Therapie ist es, die beeinflussbaren Risikofaktoren zu minimieren oder gänzlich auszuschalten.
Dazu gehört zum einen regelmäßige Bewegung. Diese aktiviert nicht nur den Kreislauf, sondern hält auch Blutdruck, das Gewicht und die Blutfettwerte in Balance. Zum anderen sollte auf dem Speiseplan überwiegend vitaminreiche Frischkost zu finden sein.
Hochdosierte Vitaminpräparate
Erste Studien zeigen, dass Präparate mit hochdosierten Vitamin C, Vitamin E, Beta-Carotin, Kupferoxid und Zinkoxid dazu beitragen, dass die altersbedingte Makuladegeneration langsamer fortschreitet. Die hohen Dosierungen sind nicht mithilfe von Nahrungsergänzungsmitteln oder normaler Ernährung erreichbar, sondern sind nur mit medizinischen Präparaten zu erzielen. Für Raucher kommt diese Therapieform nicht in Frage, da die Einnahme von hochdosierten Beta-Carotin das Risiko für Lungenkrebs deutlich erhöhen kann.
Oft verschreiben Augenärzte als Alternative zu Beta-Carotin Präparate mit Lutein, die einen ähnlichen Effekt haben sollen. Bei Lutein handelt es sich um eine Substanz, die sich natürlicherweise in der Makula des Auges findet und dort an der Produktion des Makulapigmentes beteiligt ist. Lutein wird auch zugeschrieben, den Sehverlust der Betroffenen zu verlangsamen oder zu stoppen. Da der Körper selbst kein Lutein produzieren kann, muss dies extern durch Tabletten aufgenommen werden.
Eine weitere Studie zeigt, dass Vitamine B6, B12 und Folsäure den Krankheitsverlauf der Makuladegeneration positiv beeinflussen können. Allerdings sind sehr hohe Dosen dieser Vitamine notwendig, um einen signifikanten Effekt zu erzielen.
Nanolasertherapie
Erste Kliniken bieten inzwischen eine Nanolasertherapie bei trockener Makuladegeneration an. Diese soll die Regeneration der Netzhaut stimulieren und zusätzlich die Ablagerungen (Drusen) in der Makula reduzieren. In ersten Studien zeigte dieses Verfahren vor allem bei Hochrisikopatienten erste Erfolge und führte bei etwa 44 % der Patienten zu einer Reduzierung der Drusenanzahl auf der Makula.
Der Berufsverband der Augenärzte (BVA), die Deutsche Ophthalmologische Gesellschaft (DOG) und die Retinologische Gesellschaft (RG) weisen in einer vor Kurzem veröffentlichten Stellungnahme (Stand 04/2019) jedoch darauf hin, dass gegenwärtig kein ausreichender wissenschaftlicher Nachweis vorliegt, um die Wirksamkeit dieses Verfahrens bei der AMD beurteilen zu können. Die Fachgesellschaften fordern deshalb, dass retinale Lasertherapien bei AMD-Frühstadien nicht außerhalb von klinischen Studien durchgeführt werden sollten.
Therapie feuchte Makuladegeneration
Die Behandlung der feuchten Makuladegeneration zielt darauf ab, die vorhandene Schwellung der Netzhaut zu reduzieren und die Entstehung neuer, instabiler Blutgefäße unterhalb der Netzhaut zu verhindern. Auch bei der feuchten Form der AMD ist eine Heilung nach wie vor noch nicht möglich, es existieren jedoch gute und fundierte Behandlungsmöglichkeiten um den Verlauf zu beeinflussen.
Anti-VEGF-Therapie („IVOM“- Behandlung)
Die wichtigste Säule bei der Behandlung einer feuchten Makuladegeneration ist die sogenannte Anti-VEGF-Therapie. Der Wachstumsfaktor VEGF (Vascular Endothelial Growth Factor) ist bei der feuchten Makuladegeneration für die Ausbildung neuer, krankhafter und poröser Gefäße unter der Netzhaut verantwortlich (Angiogenese). Diese Gefäße sorgen für Blutungen und Schwellungen, welche die Makula und Netzhaut schädigen.
Moderne Medikamente wie Aflibercept, Ranibizumab oder Avastin (sog. VEGF-Hemmer) können die Wirkung des Wachstumsfaktors VEGF beeinträchtigen, das Gefäßwachstum stoppenund eine Vernarbung der Gefäße verursachen. Die Anti-VEGF-Präparate spritzt der Augenarzt wiederholt direkt in den Glaskörper des Auges (Intravitreale Injektion; „IVOM“). Zu Beginn der Anti-VEGF-Therapie erfolgen drei Injektionen in monatlichen Abständen.
Nach einer Pause von vier Wochen beurteilt ein Facharzt, ob die Therapie den gewünschten Erfolg erbracht hat. Greift die Therapiemaßnahme, kann die Therapie punktuell ausgesetzt werden. Zeigt die Therapie keine Erfolge, muss diese wiederaufgenommen bzw. weitergeführt werden.
Eine alternative Behandlungsstrategie ist das sogenannte Treat and Extend Schema, bei dem ein individuelles Spritzenintervall je nach Untersuchungsbefund festgelegt wird. Die Anti-VEGF Therapie stellt derzeit das Mittel der Wahl zur Behandlung der exsudativen Makuladegeneration dar. Alternative Therapiemaßnahmen wie Laser oder Fotodynamische Therapie sind hierdurch nahezu komplett abgelöst worden.

Laserbehandlung
Bei der Laserbehandlung werden krankhafte Gefäße durch Laserstrahlen verödet. Diese Behandlungsoption steht nur dann zur Verfügung, wenn sich die Gefäße nicht direkt in der Makula befinden. Zudem hat diese Methode den Nachteil, dass auch im gesunden Gewebe Narben entstehen, die das Sehvermögen der Betroffenen beeinträchtigen können.
Fotodynamische Therapie
Als Erweiterung der Laserbehandlung steht zudem noch das Verfahren der fotodynamischen Therapie zur Verfügung. Dabei spritzt der Arzt einen fluoreszierenden, ungiftigen Farbstoff in die Armvene, der sich an krankhaften Gefäßen anreichert. Diese sind im Anschluss daran empfindlicher für energiearmes Laserlicht. Das Verfahren ermöglicht eine Zerstörung der porösen Blutgefäße, ohne dass dabei umliegendes Gewebe beschädigt wird.
Lesehilfen
Symptomatisch kann sowohl bei der trockenen oder feuchten Makuladegeneration auf professionell angepasste Lesehilfen zurückgegriffen werden. Die deutliche Vergrößerung ermöglicht es Betroffenen, wieder im Nahbereich zu sehen und dabei zu Lesen oder zu Schreiben. Dabei nutzt man vermehrt die intakten Bereiche in den Randbereichen der Netzhaut, also das äußere Gesichtsfeld. Aufgrund der starken Vergrößerung benötigt man für den Umgang mit solchen Hilfsmitteln Übung, Geduld und etwas Geschick.
Makuladegeneration: Verlauf & Prognose
Wie eine Makuladegeneration bei Betroffenen verläuft und welche Behandlungsmöglichkeiten es gibt, ist individuell sehr unterschiedlich. Der Verlauf und die Prognose hängen vor allem davon ab, um welche Form der altersabhängigen Makuladegeneration (AMD) es sich handelt.
Verlauf und Prognose der trockenen Makuladegeneration
Die trockene Makuladegeneration schreitet häufig über Jahre voran, ohne dass sie anfangs zu gravierenden Sehstörungen oder einer zentralen Erblindung führt. In einigen Fällen kann der Fortschritt der Erkrankung sogar für längere Zeit aussetzen oder stagnieren. Betroffene Patienten stellen dann für Monate oder Jahre keinerlei Verschlechterung der Symptome fest. Ein vollständiger Stillstand ist meist jedoch sehr unwahrscheinlich, auch wenn dazu vereinzelt Fälle in der Forschung beschrieben wurden. Kommt es zu merkbaren Symptomen, haben sich größere Mengen an Drusen im Bereich der Makula abgelagert. Diese können nicht entfernt werden, verbleiben dauerhaft und führen zu Seheinschränkungen beim Patienten.
Das Hauptrisiko der trockenen AMD besteht darin, dass sie jederzeit in die wesentlich aggressivere feuchte Form der Erkrankung übergehen kann. In etwa 15 Prozent der Fälle entwickelt sich aus der trockenen Makuladegeneration die feuchte Verlaufsform.
Leider gibt es bisher noch kein etabliertes Behandlungsverfahren, das den Verlauf der trockenen AMD stoppen kann. Die Heilungschancen sind leider vergleichsweise schlecht. Eine Minimierung der Risikofaktoren und eine gesunde Ernährung helfen jedoch, die Augen zu schützen. Zu den vermeidbaren Risikofaktoren gehören Bluthochdruck, Übergewicht, schädliche UV-Strahlung und vor allem das Rauchen. Ein gesunder Lebensstil kann zudem dazu beitragen, dass der Übergang von der trockenen Makuladegeneration in die feuchte Makuladegeneration hinausgezögert oder verhindert wird.
Verlauf und Prognose der feuchten Makuladegeneration
Die feuchte Makuladegeneration macht nur ca. 15 % aller AMD-Erkrankungen aus, führt aber ohne Behandlung in mehr als 80 % der Fälle zu schwerwiegenden Sehstörungen oder einer zentralen Erblindung. Die feuchte Makuladegeneration entwickelt sich im Gegensatz zur trockenen Verlaufsform sehr rasch. Auch wenn sich der zeitliche Verlauf schwer vorhersagen lässt, spürbare Sehverschlechterungen innerhalb weniger Wochen bilden keine Ausnahme. Reißt eines der krankhaft gebildeten Gefäße, kann die Einblutung in die Makula zu einem starken Sehverlust führen. Patienten sehen dann plötzlich deutlich schlechter als vorher.
Augenärzte können die Grunderkrankung zwar immer noch nicht heilen, aber moderne Therapieverfahren und Medikamente können den Krankheitsverlauf der feuchten AMD erfolgreich verlangsamen oder stoppen. In einigen Fällen kann auch eine Verbesserung der Sehleistung erreicht werden. Eine entscheidende Rolle spielt dabei die Zeit. Je früher eine feuchte Makuladegeneration erkannt wird, desto besser stehen die Therapiechancen. Sind auf der Netzhaut erst einmal Narben entstanden, können viele der heutigen Behandlungsmöglichkeiten nicht mehr greifen.
Makuladegeneration: Vorbeugung
Es gibt einige Möglichkeiten zur Früherkennung und Vorbeugung der altersbedingten Makuladegeneration. Regelmäßige Vorsorgeuntersuchungen, der Amsler-Gitter-Test und der Schutz vor UV-Licht sind nur einige Beispiele dafür.
Vorsorgeuntersuchungen
Patienten haben ab dem 55. Lebensjahr Anspruch auf regelmäßige Vorsorgeuntersuchungen durch den Augenarzt. Die Vorsorgeuntersuchungen gelten als wichtigste Vorbeugungsmaßnahme bei altersbedingter Makuladegeneration. Je eher mögliche Veränderungen der Netzhautmitte und Makula entdeckt werden, umso besser sind die Therapiemöglichkeiten der Erkrankung. Die Untersuchungen zeigen erste Veränderungen der Netzhaut auch dann, wenn Patienten noch keinerlei Symptome verspüren.
Amsler-Gitter-Test
Der Amsler-Gitter-Test ist ein einfaches und wichtiges Instrument zur Früherkennung einer Makuladegeneration. Durch den Blick auf ein Gitternetz-Bild können erste Anzeichen einer Makuladegeneration selbst festgestellt werden. Besteht der Verdacht auf die Krankheit sollte in jedem Fall ein Augenarzt aufgesucht werden.
Vitamin- und ballaststoffreiche Ernährung
Zur Vorbeugung der Makuladegeneration empfiehlt sich eine vitamin- und ballaststoffreiche Ernährung. Diese regt den Stoffwechsel im Körper an und hilft damit auch den Augen. Ist der Stoffwechsel nachhaltig gestört, kann das die altersbedingte Makuladegeneration sogar fördern. Für eine gesunde und ausgewogene Ernährung sollten täglich Obst und Gemüse zu sich genommen werden.
Vor allem die Vitamine A, C und E spielen als sog. Radikalfänger eine wichtige Rolle. Zudem enthalten dunkelgrüne Blattgemüse wichtige Antioxidantien für das Auge. Eine bekannte Studie (ARED) hat außerdem gezeigt, dass Patienten in bestimmten Stadien der Erkrankung von der Einnahme kombinierter, hochdosierter Präparate aus Vitaminen und Spurenelementen profitiert haben.
Bewegung
Bewegung ist nicht nur für das Herz-Kreislauf-System des Körpers wichtig, es hilft auch den Augen. Durch die regelmäßige Bewegung oder Sport wird das Herz-Kreislauf-System angekurbelt und der Abtransport der Abfallprodukte des Stoffwechsels in den Augen funktioniert besser. So können sich die schädlichen Produkte nicht so schnell ablagern und zu krankhaften Veränderungen im Auge führen.

Vermeidung möglicher Risikofaktoren
Einige Risikofaktoren, die eine Entstehung der Makuladegeneration begünstigen, sind beeinflussbar, andere wiederum nicht. Zu den beeinflussbaren Risikofaktoren gehören Rauchen, fettige und ungesunde Ernährung oder starke Sonnen- und UV-Einstrahlung. Es gilt, diese Faktoren möglichst auszuschalten oder sehr genau auf diese zu achten. Gerade das Rauchen erhöht die Gefahr an einer Makuladegeneration zu erkranken um ein Vielfaches.
Giftstoffe, die über das Rauchen aufgenommen werden, lagern sich im Auge ab und fördern die Entwicklung einer AMD. Liegen zudem bereits chronische Erkrankungen vor, wie zum Beispiel Bluthochdruck oder Diabetes mellitus, so müssen diese von einem Facharzt gut eingestellt werden.
Die Deutsche Ophthalmologische Gesellschaft (DOG) empfiehlt zudem, sich an sonnigen Tagen mit einer Sonnenbrille vor Sonnen- und UV-Strahlung zu schützen. Neuste Studien und Untersuchungen zeigen, dass Sonnenlicht die Entwicklung einer altersabhängigen Makuladegeneration (AMD) fördern kann. Es ist daher besonders wichtig, immer Brillen- und Sonnenbrillengläser mit ausreichenden UV-Schutz zu tragen.









Visitor Rating: 5 Stars
Visitor Rating: 5 Stars