Das Sjögren-Syndrom (auch: autoimmune Exokrinopathie) ist eine chronische und rheumatische Autoimmunerkrankung aus der Gruppe der Kollagenosen, unter der Frauen deutlich häufiger (10:1) leiden als Männer. Die Patienten klagen vor allem über die Austrockung von Schleimhäuten an Mund und Augen. Auch innere Organe können betroffen sein. Erste Studien zeigen, dass die Symptome der Erkrankung häufig bei Frauen um das 45. Lebensjahr beginnen. Eine Heilung der Krankheit ist nicht möglich. Die richtige Therapie kann die Beschwerden aber deutlich lindern.
Sjögren-Syndrom: Beschreibung
Bei dem Sjögren-Syndrom handelt es sich um eine Autoimmunerkrankung, bei der es zu einer Entzündung der Schleimhäute kommt. Erstmalig wurde das Sjögren-Syndrom vom schwedischen Augenarzt Henrik Sjögren 1933 beschrieben. Dieser stellte fest, dass Patienten mit rheumatischen Erkrankungen (z. B. Arthritis, Morbus Bechterew) als Begleiterscheinung an einem Sjögren-Syndrom leiden können.
Inzwischen ist klar, dass das Syndrom auch als eigenständige Erkrankung auftreten kann. Weil die verschiedenen Symptome der Erkrankung gleichzeitig auftreten und meistens in einem Zusammenhang stehen, spricht man von einem „Syndrom“.
Das Sjögren-Syndrom ist vorwiegend genetisch bedingt und nicht ansteckend. In Deutschland erkranken jedes Jahr etwa vier von 100.000 Menschen neu an der Erkrankung.
Sjögren-Syndrom: Ursachen
Bei dem Sjögren-Syndrom handelt es sich um eine Autoimmunerkrankung, bei der es zu Entzündungen von Drüsen und Schleimhäuten kommt. Teile des körpereigenen Abwehrsystem erkennen Körperdrüsen als vermeintlich fehlerhafte Strukturen an und richten sich gegen diese. Dafür bildet das Abwehrsystem Antikörper, die unterschiedliche Gewebe im Körper angreifen.
Zudem wandern Lymphozyten (Entzündungszellen) in die Körperdrüsen ein und schädigen diese nachhaltig. Die Drüsen können daraufhin ihre Aufgaben nicht mehr wie gewohnt erfüllen. Davon betroffen sind in vor allem die Speichel- und Tränendrüsen im Körper, wodurch ein trockener Mund und trockene Augen entstehen.

Die auslösenden Ursachen des Sjögren-Syndroms sind zurzeit noch unbekannt und werden noch erforscht. Erste Beobachtungen zeigen, dass die Erkrankung familiär gehäuft auftreten kann.
Daher geht die Forschung momentan davon aus, dass die Neigung zum Sjögren-Syndrom vererbt werden kann. Weitere Forschungsansätze diskutieren, ob auch die Wechseljahre einen Auslöser darstellen können oder ob Veränderungen im Hormonhaushalt Einfluss auf die Krankheit haben.
Sjögren-Syndrom: Formen
Beim Sjögren-Syndrom wird zwischen der primären (pSS) und der sekundären Form (sSS) unterschieden:
- Primäre Form: Bei dieser Form tritt das Sjögren-Syndrom als eigenständige Erkrankung auf, ohne dass zuvor eine andere Krankheit vorlag, die als Auslöser infrage kommt.
- Sekundäre Form: Diese Form des Syndroms tritt in Verbindung mit einer anderen Erkrankung auf. Dazu gehören zum Beispiel Virusinfektionen oder rheumatische Erkrankungen. Oft begünstigen diese Erkrankungen das Entstehen eines Sjögren-Syndroms.
Sjögren-Syndrom: Symptome
Die Symptome der Erkrankung können sehr vielseitig sein und variieren in ihrer Schwere von Patient zu Patient. Typische Hauptsymptome des Sjögren-Syndroms sind trockene Augen und ein trockener Mund. Beide Symptome sind oft sehr belastend und beeinträchtigen die Lebensqualität der betroffenen Patienten nachhaltig.
Oft entsteht beim Patienten ein Fremdkörpergefühl im Auge oder der Eindruck, ständig ein Sandkorn darin zu haben. Aufgrund des fehlenden Sekrets in den Augen kann es außerdem zu Bindehautentzündungen oder bei schweren Verlaufsformen zu Hornhautschäden kommen.
Durch die verminderte Speichelproduktion im Mund müssen viele Patienten während des Essens Wasser zuführen, um Speisen gut schlucken zu können. Durch den trockenen Mund kann darüber hinaus ein ständiges Durstgefühl entstehen. Aus diesem Grund bezeichnen Mediziner das Sjögren-Syndrom auch als Sicca Syndrom (lat.:„siccus“ = trocken).
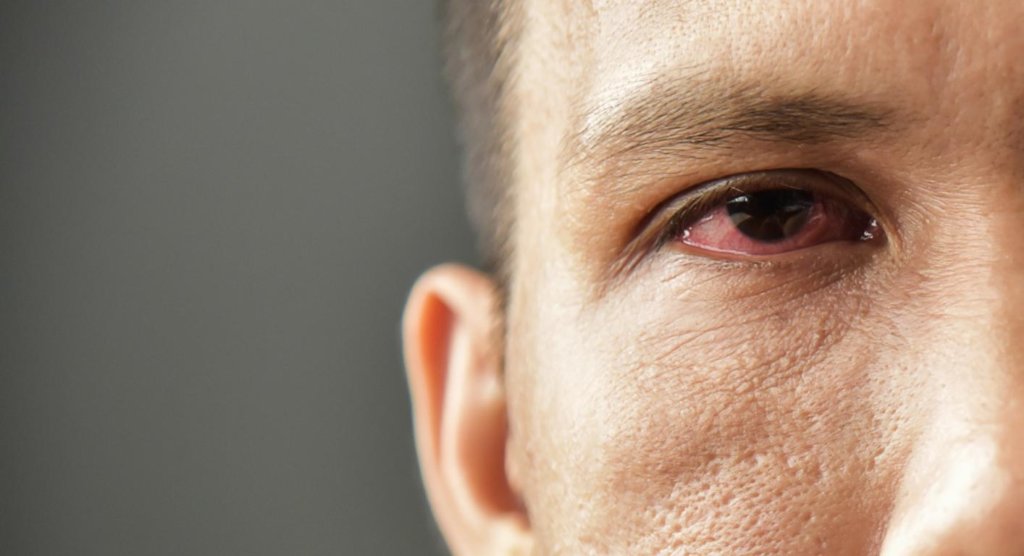
Neben den Tränen- und Speicheldrüsen können auch andere Körperdrüsen von der Erkrankung betroffen sein.
So leiden manche Frauen an trockenen Schleimhäuten im Intimbereich, in deren Folge es zu einer Scheidentrockenheit kommen kann. Des Weiteren kann es im Zuge der Erkrankung zu Schädigungen an den inneren Organen wie Niere, Bauchspeicheldrüse, Leber, Dünndarm oder der Lunge kommen.
Neben den Einschränkungen an den unterschiedlichen Körperdrüsen kann es zu weiteren Symptome kommen. Diese sind:
- Muskel- und Gelenkschmerzen: 40 bis 75 % der Patienten mit Sjögren-Syndromen leiden unter Gelenkschmerzen (Arthralgie), Morgensteifheit und Gelenkentzündungen (Arthritis).
- Müdigkeit, Abgeschlagenheit (Fatigue), Depressionen: Die Prävalenz einer abnormen Fatigue liegt bei Personen mit primärem Sjögren-Syndrom bei etwa 70%.
- Konzentrationsschwäche
- Schwellungen der Lymphknoten
- Durchblutungsstörungen der Finger durch Gefäßverengungen
- Karies
- Verdauungsbeschwerden
Gleichzeitig kommt es bei betroffenen Patienten zehnmal häufiger zu Unverträglichkeiten und Allergien als bei der Durchschnittsbevölkerung.
Sjögren-Syndrom: Diagnose und Untersuchungen
Bevor die Diagnose der Erkrankung mit Sicherheit gestellt werden kann, vergehen oft einige Jahre. Aufgrund der unterschiedlichen Symptome gehen betroffene Patienten oft zu verschiedenen Fachärzten. Der einzelne Arzt erhält so nicht den Überblick über alle Beschwerden des Patienten und es kann aus diesem Grund lange dauern, bis alle Symptome zu dem Krankheitsbild „Sjögren-Syndrom“ zusammengefügt werden können.

Erhebung der Krankengeschichte
Vor Beginn jeder Behandlung wird sich der zuständige Arzt nach der Dauer und der Art der Beschwerden erkunden, die zum Besuch geführt haben.
Es wird zum Beispiel nach Kinderkrankheiten, nach anderen Erkrankungen und früheren Krankenhausaufenthalten, nach Allergien oder den Ess- und Trinkgewohnheiten gefragt. Liegt eine rheumatische Erkrankung oder andere Autoimmunsystem vor? Fühlt sich der Patient öfter müde oder abgeschlagen, auch ohne ersichtlichen Grund?
Darüber hinaus erfolgt eine Familienanamnese, bei der danach gefragt wird, ob und welche Erkrankungen es in den Familien der Angehörigen gibt oder gab und ob es Geschwister gibt und wie gesund diese sind.
Schirmer-Test
Um festzustellen, wie hoch die objektive Tränenproduktionsmenge des Auges ist, führt der Augenarzt den sogenannten Schirmer-Test (nach Otto Schirmer) durch.
Dazu wird ein 5 mm breiter und 35 mm langer Lackmuspapierstreifen für fünf Minuten in äußeren Lidwinkel des Bindehautsackes am Auge eingehängt. Nach fünf Minuten wird abgelesen, wie viel Strecke die Tränenflüssigkeit im Papierstreifen zurückgelegt hat. Mehr als 10 mm sind der Normalbefund, alles unter 5 mm gilt als pathologisch und lässt auf eine zu geringe Tränenproduktionsmenge schließen.
Untersuchung der Speicheldrüsen
Um entzündliche Veränderungen an in den Drüsengängen der Speicheldrüsen festzustellen, stehen unterschiedliche Verfahren zur Verfügung. Zum einen können die Speicheldrüsen mittels Ultraschall oder einer Szintigraphie (bildgebendes Verfahren der Nuklearmedizin) untersucht werden.
Zum anderen kann für eine grobe Abschätzung der Speicheldrüsenfunktion der sogenannte Saxon-Test durchgeführt werden. Dabei legt der Untersucher dem Patienten für zwei Minuten einen Wattebausch in den Mund. Anschließend wird das Wattestück gewogen, um über die Gewichtszunahme einen Rückschluss auf den produzierten Speichel zu bekommen.
Blutanalyse
Auch eine Blutanalyse ist wichtig für die Diagnose des Sjögren-Syndroms. Dabei werden sogenannte Auto-Antikörper gesucht, die das Immunsystem gebildet hat und die körpereigene Strukturen angreifen. Diese sind allerdings nur bei 70 % aller Patienten nachweisbar.
Zusätzlich werden andere Werte im Blut bestimmt, die auf ein Sjögren-Syndrom hinweisen können. Typischerweise führen die Entzündungen zu einem Anstieg der Blutkörperchensenkungsgeschwindigkeit (BSG) und des C-reaktiven Proteins (CRP).
Zusätzlich kann der Nachweis von Rheumafaktoren (etwa bei 50% der Patienten) im Blut erste Hinweise auf eine mögliche Erkrankung geben.
Biopsie
Zur Diagnosesicherung kann nach örtlicher Betäubung eine kleine Gewebeprobe (Biopsie) aus der Lippeninnenseite entnommen und mikrosopische untersucht werden. Liegt ein Sjögren-Syndrom vor, zeigen sich in dem Bioptat eine Drüsenentzündung mit eingewanderte Entzündungszellen (Lymphozyten).
Sjögren-Syndrom: Therapie
Für eine umfassende Therapie symptomatisch und betroffene Patienten sind auf die Zusammenarbeit unterschiedlicher medizinscher Fachbereiche angewiesen.
Wichtig ist die Behandlung durch einen Rheumatologen, da dieser meist die meist Erfahrung mit der Behandlung eines Sjögren-Syndrom aufweist.
Darüber hinaus dienen die kosulitierten Rheumatologen oft als Schnittstellen und überweisen gezielt an andere Fachärzte. Dazu gehören zum Beispiel ein Experte der Hals-Nasen-Ohren-Heilkunde, ein Augenarzt, ein Schmerztherapeut oder ein Zahnarzt. Bei Frauen sollte außerdem noch ein Arzt für Gynäkologie hinzugezogen werden, um die trockenen Schleimhäute im Intimbereich zu therapieren.
Die Therapie der Erkrankung zielt ausschließlich auf die Behandlung und Linderung der auftretenden Symptome, da das Sjögren-Syndrom bis heute nicht geheilt werden kann. Dabei unterscheidet man zwischen lokaler und systemischer Therapie.
Wird die Therapie umfassend und rechtzeitig gestartet, haben Betroffene oft die Chance auf ein relativ beschwerdefreies Leben.

Lokale Therapie
Beschränkt sich die Erkrankung nur auf die sekret bildenden Drüsen, ist das Ziel der Therapie, die betroffenen Schleimhäute feucht zu halten. Dazu zählen einfache Maßnahmen wie eine ausreichende Flüssigkeitsaufnahme, Maßnahmen zur Förderung des Speichelflusses oder eine hohe Luftfeuchtigkeit in geschlossenen Räumen während der Heizperiode im Winter. Zusätzlich gibt es Medikamente die eine Sekretproduktion anregen können und zur Förderung des Speichelflusses beitragen.
Trockene Augen können therapeutisch mit Tränenersatzmitteln versorgt werden. Zudem sollte der Patient die Augen vor Wind, Sonne, Rauch, Durchzug und trockener Luft schützen.
Systemische Therapie
Bei einem schweren Verlauf der Erkrankung mit Beteiligung der inneren Organe, kann eine systemische, immunsuppressive Therapie erforderlich sein.
Dabei kommen sogenannte Glukokortikoide zum Einsatz, die die Funktion des eigenen Immunsystems unterdrücken. Aufgrund des erhöhten Risikos eines Lymphoms (Vergrößerung eines Lymphknotens) sollten Patienten regelmäßige Vorsorgeuntersuchungen wahrnehmen.
Sjögren-Syndrom: Verlauf und Prognose
Als chronisch verlaufende Krankheit schreitet das Sjögren-Syndrom stetig voran und kann nicht geheilt werden. Die Prognose der Lebenserwartung bei Sjögren-Syndroms ist insgesamt günstig. Patienten der primären Form des Sjögren-Syndroms haben eine mit der Normalbevölkerung vergleichbare Lebenserwartung. Im Falle der sekundären Form wird die Lebenserwartung durch die Grunderkrankung bestimmt.
Da bei einigen Patienten neben den Drüsen und Gelenken auch andere Körperteile betroffen sind, ist die Lebensqualität bei allen Formen der Erkrankung durch die vielfältigen Manifestationen eingeschränkt. Erkrankungen der inneren Organe (Lungenentzündung, Nierenentzündung), kardiovaskuläre Erkrankungen des Herzens, Entzündungen der Blutgefäße (Vaskulitis), Erkrankungen des Nervensystems, solide Tumore und Lymphome gelten als häufigste Komplikationen und können zum Tod führen.








Visitor Rating: 5 Stars