Bei Netzhauterkrankungen handelt es sich um Erkrankungen, die die Hautschicht im Inneren des Auges, die sogenannte Netzhaut (Retina) betreffen. Diese ummantelt den Glaskörper und dient der Erzeugung von Bildern, die über den Sehnerv an das Gehirn weitergeleitet und wahrgenommen werden. Zahlreiche Umstände und Einflüsse können die empfindlichen Sinneszellen der Netzhaut schädigen, wodurch es zu einer Netzhauterkrankung (Retinopathie) kommen kann. In diesem Beitrag erhalten Sie alle wichtigen Informationen zu möglichen Netzhauterkrankungen und deren Behandlungsmöglichkeiten.
Netzhauterkrankungen: Symptome
Netzhauterkrankungen sind sehr heimtückisch, insbesondere weil sie zu Beginn aufgrund fehlender Schmerzrezeptoren keine Beschwerden hervorrufen. Jede Art der Netzhauterkrankung variiert in ihren Symptomen, sodass diese sehr vielfältig sein können.
Alle Netzhauterkrankungen haben gemeinsam, dass sich das Sehvermögen der betroffenen Menschen verändert. Typische Symptome einer Netzhauterkrankung können sein:
- Eintrübung von Teilen des Sichtfelds oder der gesamten Sicht
- verzerrte oder unscharfe Wahrnehmung
- Verschlechterung des zentralen Sehens durch einen schwarzen Punkt
- Unscharfe Darstellung des peripheren Sehens
- Wahrnehmung von Lichtblitzen
- Schwärme von schwarzen Punkten, die am Auge vorbei ziehen
- Gesichtsfeldausfälle
- Wahrnehmung von Schatten
Sollten Betroffene an sich selbst einzelne Symptome feststellen, ist der umgehende Besuch bei einen Augenarzt ratsam. Je nach dem, welche Veränderung der Sicht auftritt, hilft das jeweilige Symptom bei der Deutung der Ursache. Dadurch kann der Augenarzt gezielt untersuchen, ob Entzündungen oder Tumore als Auslöser in Frage kommen.
Netzhauterkrankungen: Arten und Ursachen
Damit Sie sich einen Überblick über die verschiedenen Arten von Netzhauterkrankungen verschaffen können, werden im Folgenden verschiedene Netzhauterkrankungen in Gruppen aufgeteilt und die unterschiedlichen Ursachen benannt.
Gefäßerkrankungen (Durchblutungsstörungen)
Die Gefäße, die das Auge und vor allem die Netzhaut (Retina) mit Blut versorgen sind mikroskopisch klein. Dadurch sind sie besonders empfindlich und können leicht beschädigt werden. Ist dies der Fall, wird die Netzhaut nicht mehr hinreichend mit Blut versorgt und ihre Nervenzellen sterben ab.
Diabetische Retinopathie
Besonders Diabetiker sind gefährdet, an einer diabetischen Retinopathie zu erkranken. Daher bilden sie eine Patientengruppe, die sich regelmäßig augenärztlich untersuchen lassen sollte, um eventuelle Schäden frühzeitig zu erkennen. Je eher eine diabetische Retinopathie erkannt wird, desto besser kann sie durch moderne augenärztliche Methoden behandelt werden.

Unbehandelt können Betroffene mit einer fortgeschrittenen diabetischen Retinopathie ihre Sehstärke verlieren und erblinden. Genauso wichtig wie die augenärztliche Untersuchung ist für Diabetiker eine gute Einstellung des Blutzuckers. Je besser der Blutzucker eingestellt ist, desto geringer ist das Risiko, dass der Diabetes Nerven und Gefäße schädigen kann.
Retinaler Venenverschluss
Eine weitere häufige Gefäßerkrankung der Netzhaut ist der retinale Venenverschluss, der ebenso durch Diabetes, aber auch durch Bluthochdruck, grünen Star oder eine Nervenentzündung verursacht werden kann. Venenverschlüsse entstehen durch Arteriosklerose oder Gerinnsel. Besteht ein Verschluss oder eine Verengung der Netzhautgefäße, kann das Blut die Netzhaut nicht mehr mit Nährstoffen versorgen.
Gleichzeitig stauen sich Kohlendioxid und Abbauprodukte in der Netzhaut, wodurch das Blut nicht mehr ordnungsgemäß abfließen kann. Dieser Zustand wird als Zentralvenenverschluss der Netzhaut bezeichnet und hat zur Folge, dass ein immer größerer Druck auf benachbarte Gefäße ausgeübt wird. Dies kann wiederum zu Wucherungen bis hin zur Ablösung der Netzhaut führen.
Oft wird gleichzeitig ein Makulaödem diagnostiziert, bei dem sich inmitten der Netzhaut Flüssigkeit ansammelt. Die entstehende Verschlechterung der Sehstärke durch den Venenverschluss kann mit blutverdünnenden Medikamenten, das Makulaödem zusätzlich mit dem Laser behandelt werden. Des Weiteren kann es als Folge des retinalen Venenverschlusses zu einer Durchblutungsstörung der Netzhaut kommen, die als Ischämie der Netzhaut bezeichnet wird.
Retinaler Arterienverschluss
Seltener kommen die sog. retinalen Arterienverschlüsse vor, die im Bereich der Netzhaut auch als retinale Embolien bezeichnet werden. Treten diese auf, wird das Auge nicht mehr ausreichend mit Sauerstoff versorgt. Embolien werden durch angestaute Blutgerinnsel aus der Halsschlagader verursacht und müssen unbedingt behandelt werden. Gleichzeitig können sie Hinweise auf Herzrhythmusstörung sein.
Tritt ein Arterienverschluss auf, muss schnell gehandelt werden, denn bereits nach einer Stunde können aufgrund der Unterversorgung irreversible Schäden an der Netzhaut auftreten. Diese können sich in einem mangelnden Pupillenreflex bis hin zur vollständigen Erblindung zeigen. Auch bei Arterienverschlüssen erfolgt zunächst die Gabe von gerinnungshemmenden Medikamenten, anschließend kann der Embolus in manchen Fällen durch eine spezielle Massage des Augapfels gelöst und entfernt werden.
Morbus Coats
Eine weitere Netzhauterkrankung ist die angeborene Gefäßerkrankung Morbus Coats. Bei dieser seltenen Netzhauterkrankung kommt es zur Ablösung der Netzhaut. Früh erkannt und mit einer Verödung durch Kältetherapie oder Laserbehandlung behandelt, kann eine Erblindung bei jedem zweiten Patienten verhindert werden.
Frühgeborenenretinopathie
Abschließend sei die Frühgeborenenretinopathie erwähnt, die entsteht, wenn sich die Netzhaut bei Frühchen noch nicht vollständig entwickelt hat. In diesem Fall sollte die Netzhaut so weit wie möglich vor künstlich zugeführten Sauerstoff geschützt werden, da dieser (im frühen Entwicklungsstadium) schädlich für die Entwicklung der Netzhaut ist.
Degenerative Netzhauterkrankungen
Neben den Gefäßerkrankungen kommen unterschiedliche Formen von degenerativen Netzhauterkrankungen vor, die in der Regel altersbedingt in Erscheinung treten.
Retinoschisis
Bei der ersten handelt es sich um eine Spaltung der Netzhaut (Retinoschisis), bei der sich die innere von der äußeren Netzhautschicht ablöst. Diese Erkrankung der Netzhaut verursacht in seltenen Fällen eine Ablösung der Netzhaut, kann jedoch recht gut mit einer Laserbehandlung therapiert werden.
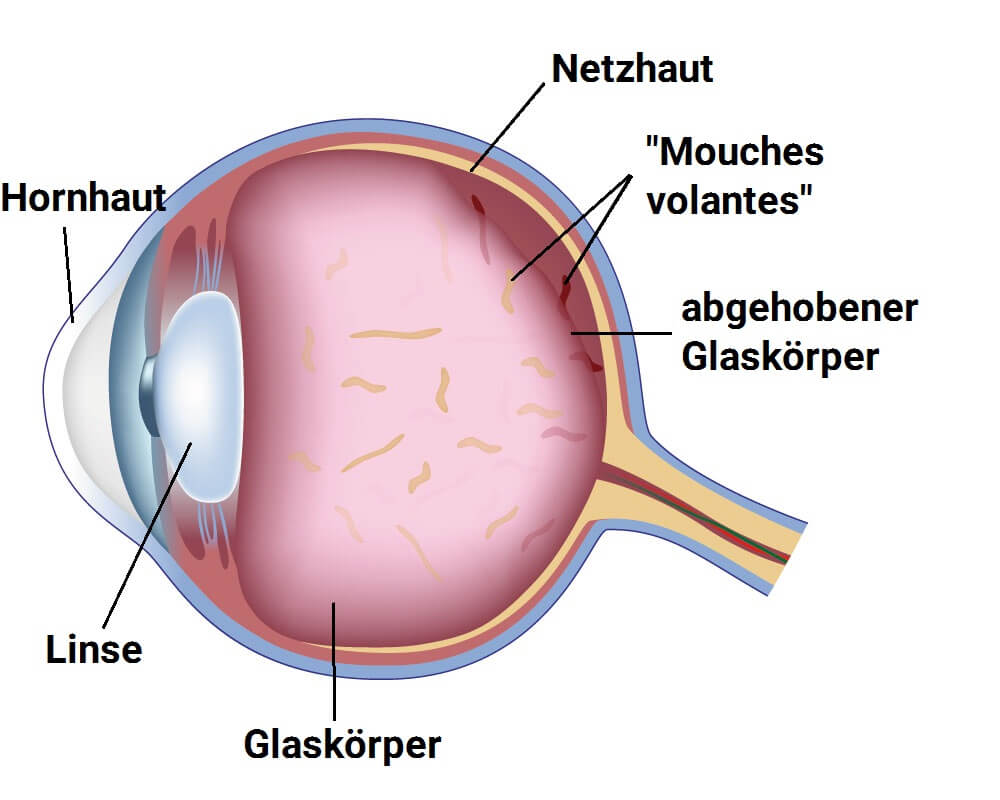
Glaskörperabhebung
Die Glaskörperabhebung kann im Verlaufe des normalen Alterungsprozesses auftreten und Netzhautschäden hervorrufen. Bei letzterer ist eine Operation dann notwendig, wenn sich der Glaskörper von der Netzhaut ablöst. Im Moment der Ablösung kommt es dabei zu mikroskopisch kleinen Rissen in der Netzhaut, die mit einer plötzlich auftretender Verschlechterungen der Sehstärke oder Lichtblitzen einhergehen.
Ähnlich verhält es sich mit der unbemerkten Entstehung von Netzhautlöchern. Diese können entstehen, wenn der Glaskörper mit zunehmendem Alter immer mehr schrumpft, wobei die fest mit der Netzhaut verwachsene Oberfläche des Glaskörpers ein Stück von dieser ablöst.
Makuladegeneration
Eine weitere und sehr ernst zu nehmende degenerative Netzhauterkrankung ist die Makuladegeneration. Diese ist die häufigste Ursache für Erblindungen bei Menschen ab dem 65. Lebensjahr. Verursacht werden Makuladegenerationen von Abbauprodukten im Pigmentepithel der Netzhaut im Bereich der Makula.
Dadurch entstehen Wucherungen, die wiederum die Abhebung der Netzhaut verursachen und zu Einblutungen, Flüssigkeitseinlagerungen und der Bildung von Narbengewebe führen.
Es gibt zwei Arten der Makuladegeneration, die trockene und die feuchte Makuladegeneration.
Bei der trockenen Form bemerken betroffene Patienten eine zunehmende Verschlechterung ihrer Sehstärke und haben immer mehr Schwierigkeiten, ein Objekt mittig zu fokussieren. Das Bild erscheint dann mittig unscharf und verschwommen. Ein weiteres Alarmsignal ist die immer größer werdende Schwierigkeit, Gesichter zu erkennen.
Bei der trockenen Makuladegeneration steht nach dem aktuellen Kenntnisstand der Augenheilkunde kaum eine Therapieform zur Verfügung. In manchen Fällen verschreiben Ärzte hochdosierte Nahrungsergänzungsmittel oder bilanzierte Diäten aus Vitaminen und Spurenelementen um das weitere Fortschreiten der Erkrankung hinauszuzögern und die Netzhaut mit Nährstoffen zu versorgen.

Die seltener auftretende feuchte Makuladegeneration geht mit einem schnelleren Verlust des Sehvermögens einher. Dafür gibt es hier bessere Therapiemöglichkeiten. Während früher die Lasertherapie im Mittelpunkt stand wird aktuell vermehrt zu einer medikamentösen Therapie gegriffen.
Dabei spritzt der Augenarzt bestimmte Antikörper direkt in den Augapfel (Anti-VEGF-Therapie). Diese Methode ist dank der modernen technischen Instrumente möglich und erspart den Patienten eine deutlich invasivere Laserbehandlung. Hinweise auf eine feuchte Makuladegeneration sind durch Blutungen verursachte Schwellungen im Bereich der Netzhaut.
Auch hier kommen zusätzlich zu der sogenannten intravitrealen Injektion häufig Nahrungsergänzungsmittel und bilanzierte Diäten zum Einsatz, da diese die Versorgung der Netzhaut mit Nährstoffen wie Lutein, Kupfer, Zink, Omega 3 Fettsäuren und diversen Vitaminen unterstützen können.
Entzündungsbedingte Netzhauterkrankungen
Unter den entzündungsbedingten Netzhauterkrankungen unterscheidet man zwischen drei Arten der Erkrankung.
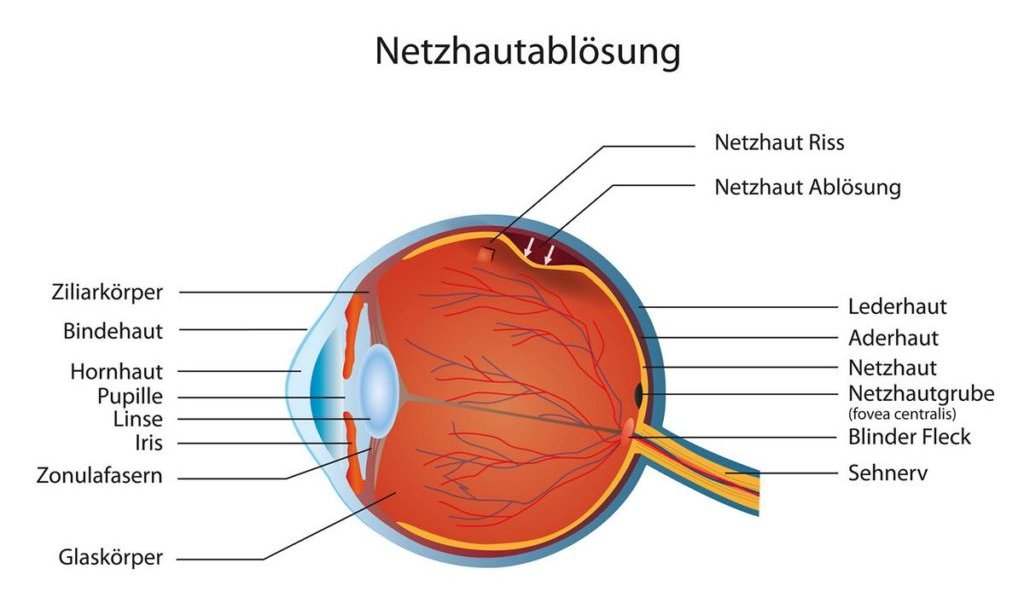
Netzhautablösung
Die häufigste entzündungsbedingte Netzhauterkrankung ist die Netzhautablösung, die aufgrund von Symptomen wie Gesichtsfeldausfälle oder auch durch sogenannte Lichtblitze identifiziert werden kann. Sobald diese diagnostiziert wird, erfolgt häufig eine Kältetherapie oder einer Laserbehandlung zur Behandlung. Wird die Netzhautablösung nicht behandelt, kann sie zur Erblindung führen.
Netzhautgefäßentzündung
Infektionen und Autoimmunerkrankungen können eine Netzhautgefäßentzündung (retinale Vaskulitis) auslösen. Bei dieser Erkrankung der Netzhaut können die Entzündungsherde auch in den Glaskörper gelangen. Die Behandlung richtet sich nach der Ursache und nach dem Grad der Schädigung (z. B. Anhaftung der abgelösten Netzhaut mit einer Laserbehandlung).
Virusinfektionen
Auch Virusinfektionen, wie z. B. AIDS bergen in den meisten Fällen die Gefahr von Netzhautveränderungen. Verantwortlich für diese Veränderungen sind größtenteils Virusinfektionen, nur selten sind sie die Folge von krankhaften Gefäßveränderungen. Daher wird meist versucht, die verantwortlichen Viren mit einer Antikörpertherapie bekämpft.
Erbliche Netzhauterkrankungen
Auch die genetisch bedingten Netzhauterkrankungen lassen sich in zwei Formen unterteilen.
Makuladystrophien
Die selten vorkommenden Makuladystrophien, bei denen die Makula beschädigt wird, treten meist auf beiden Seiten auf. Laut dem aktuellen wissenschaftlichen Kenntnisstand gibt es noch keine Möglichkeit, den Verlust des Sehvermögens bei einer Makuladystrophie zu stoppen.
Retinitis pigmentosa
Bei der Retinitis pigmentosa, für die es aktuell ebenfalls keine Heilung gibt, sterben die Zellen ab, die das einfallende Licht verarbeiten, damit wir unsere Umgebung visuell wahrnehmen können. Zuerst werden dabei die stäbchenartigen und dann die zapfenartigen Rezeptoren befallen.
Bei beiden Formen der erblichen Netzhauterkrankungen können spezielle Brillen die restliche Sehstärke unterstützen.
Tumore der Netzhaut
Die bekanntesten bösartigen Tumore der Netzhaut werden als Retinoblastom bezeichnet und betreffen hauptsächlich Kinder. Zu den Symptomen für diese Art von zählen ein gerötetes Auge und Einwärts schielen. Wenn der Tumor noch klein ist, kommt als Behandlung die Strahlentherapie in Betracht.
Überschreitet der Tumor eine bestimmte Größe, ist in manchen Fällen die Amputation des Auges die letzte Möglichkeit um die Bildung von Metastasen zu verhindern und das Leben des Patienten zu schützen.
Das Aderhautmelanom (uveales Melanom) ist die häufigste Augenkrebsform bei Erwachsenen. Dabei kommt es zu einer ungebremsten und krankhaften Vermehrung von Pigmentzellen (malignes Melanom) in der Aderhaut des Auges.
Besondere Erkrankungen der Makula
Neben der bereits beschriebenen trockenen und feuchten Makuladegeneration gibt es eine Reihe von weiteren Erkrankungen der Makula. Hierbei sind das Makulaloch und das diabetische Makula-Ödem besonders nennenswert.
Makulaloch
Das Makulaloch entsteht durch eine krankhafte Wechselwirkung zwischen Netzhaut, Glaskörper und Gelsubstanz, aus der der Glaskörper besteht. Dadurch entstehen Zugkräfte, welche die Makula einreißen lassen können. In vielen Fällen ist diese Erkrankung operabel.
Diabetisches Makula-Ödem
Bei dem diabetischen Makula-Ödem handelt es sich um eine spezifische Erkrankung, oft mit anhaltend erhöhten Blutzuckerwerten in Verbindung gebracht wird.
Eine schlecht eingestellte Diabeteserkrankung kann Nerven und Blutgefäße schädigen, womit im Bereich des Auges vor allem die empfindliche Netzhaut und der Glaskörper einer erhöhten Gefahr ausgesetzt sind. Sind die Schäden bereits fortgeschritten, wehrt sich der Körper gegen die Schädigung, indem er neue Blutgefäße bildet, die allerdings instabiler als die herkömmlichen Blutgefäße sind.
Dadurch kann es zu Blutungen kommen. Es beginnt ein neuer Teufelskreis, denn durch den Austritt von Blut und Flüssigkeit kommt es zu neuen Ödemen, die das Sehvermögen gefährden. Diesen Zustand nennt man proliferative (oder wuchernde) diabetische Retinopathie.
Netzhauterkrankungen: Diagnose
Aufgrund der vom Patienten genannten Beschwerden stellt ein Augenarzt eine Verdachtsdiagnose und schließt bestimmte Augenerkrankungen, die nicht mit den genannten Symptomen übereinstimmen, aus. In den meisten Fällen wird zunächst eine Netzhautspiegelung vorgenommen. Anschließend gibt es drei weitere Möglichkeiten, um Netzhauterkrankungen zu diagnostizieren: die optische Kohärenztomographie (OCT), die Angiographie und die Blue Laser Fundus Autofloureszenz (FAF).
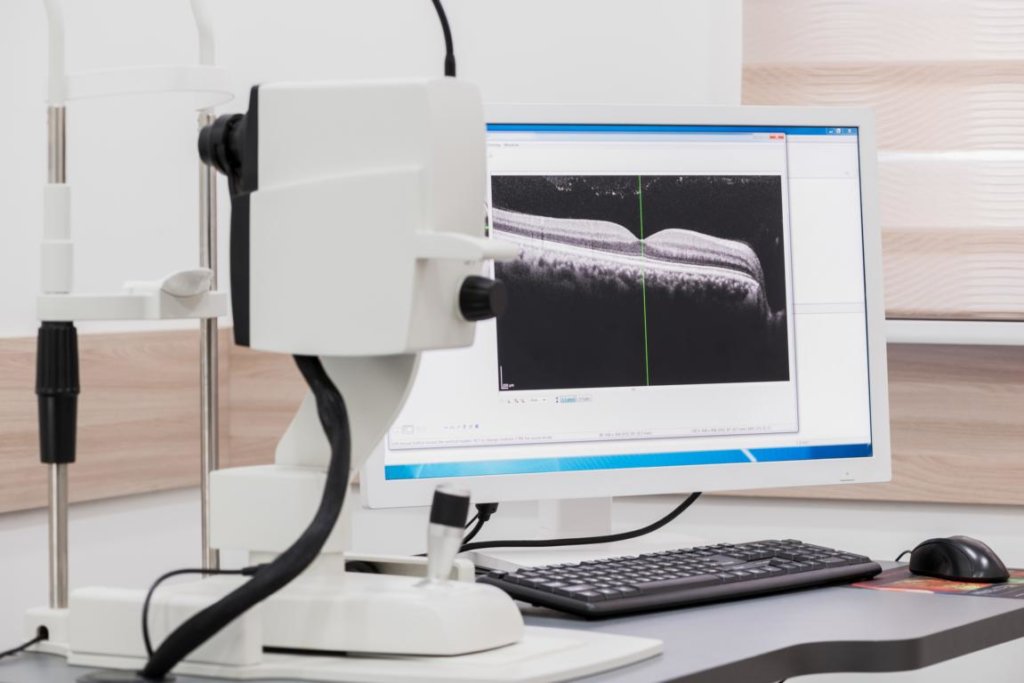
Optische Kohärenztomographie
Eine Makuladegeneration, eine diabetische Retinopathie sowie das Makulaloch werden mithilfe von sogenannten OCT-Geräten diagnostiziert. Alle genannten Erkrankungen gehen mit einer Veränderung der Netzhautdicke einher. Durch die OCT-Untersuchung kann das Stadium ermittelt werden, in der sich die Veränderung befindet.
Das Ziel der Untersuchung ist es festzustellen, ob sich die Dicke der Netzhaut verändert hat oder ob Unregelmäßigkeiten in der Netzhautdicke aufgrund von Ödemen sichtbar sind. Diese noch recht neuen OCT-Geräte werden oft als Ersatz oder unterstützend zur Angiografie eingesetzt. Aus diesem Grund dient die OCT-Untersuchung nicht nur als diagnostisches Mittel, wenn die Netzhauterkrankung schon aufgetreten ist.
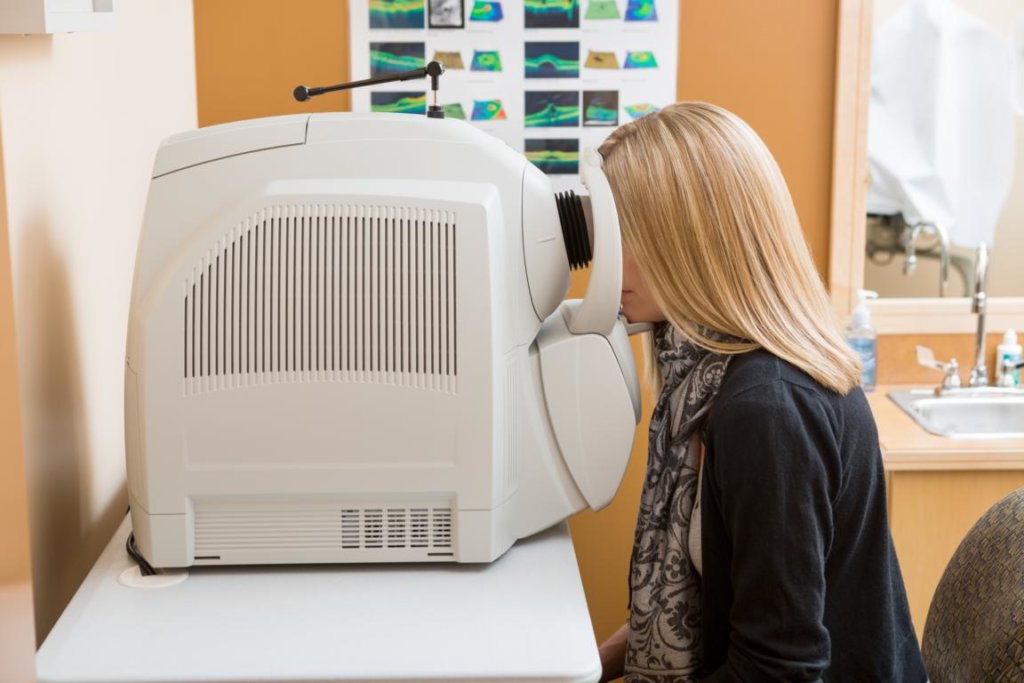
Angiographie
Bei Gefäßerkrankungen wie dem retinalen Venenverschluss oder Gefäßentzündungen kommt die Angiographie zum Einsatz. Durch diese diagnostische Maßnahme lassen sich Schäden an den Gefäßen der Netzhaut sowie Verschlüsse, Embolien und Tumore erkennen. Bei einer Angiographie werden zunächst die Pupillen des Patienten mit speziellen Tropfen geweitet, damit ein optimaler Einblick in das Auge gewährleistet werden kann. Es folgen Aufnahmen der Augen ohne Farbstoff. Anschließend wird den Patienten ein Farbstoff (meist Fluoreszein oder Indocyanin-Grün) injiziert. Nach wenigen Sekunden erreicht dieser das Auge und es folgt eine Serie weiterer Aufnahmen.
Nach etwa 15 Minuten werden abschließend so genannte Spätaufnahmen gefertigt. Die Aufnahmen werden nach Abschluss der Angiographie beider Augen am Computer verglichen. Je nachdem, wie gut der Farbstoff ohne Verzögerungen durchfließt, wird erkannt, ob eine Gefäßerkrankung vorliegt. Verzögerungen kommen immer dann vor, wenn der Abfluss durch eine Verengung oder einen Tumor behindert wird.
Bevor es OCT-Geräte gab, wurden auch die diabetische Retinopathie, Erkrankungen der Makula und der Graue Star (keine Netzhauterkrankung) mithilfe einer Angiographie diagnostiziert.
FAF-Untersuchung
Zur Diagnostik von Störungen des retinalen Pigmentepithels kann auch eine FAF-Untersuchung eingesetzt werden. Da bei dieser Methode kein Farbstoff eingesetzt wird kann sie bedenkenlos wiederholt werden und eignet sich auch für die Untersuchung von Kinderaugen. Bei der FAF-Untersuchung kann aufgrund von Verteilungsstörungen des Stoffwechselabbauprodukts Lipofuszin im Auge festgestellt werden, in welchem Zustand sich das retinale Pigmentepithel befindet. Das Lipofuszin wird mit einer blauen Belichtung angepeilt, sodass das Abbauprodukt leuchtet. So können Schäden an der Netzhaut erkannt werden, die durch eine Basisuntersuchung in Form einer Netzhautspiegelung nicht sichtbar sind.
Nachdem die Augen nacheinander untersucht worden sind, können die Werte digital abgespeichert werden, um einen Vergleich zur nächsten Untersuchung zu haben (bei Diabetikern meist nach einem Jahr).
Netzhauterkrankungen: Behandlungsmöglichkeiten
Die Behandlung einer Netzhauterkrankung richtet sich nach der Ursache und nach dem Stadium der Erkrankung. Daher ist besonders Diabetikern und älteren Personen anzuraten, sich jährlich einer vorsorglichen und schmerzfreien Untersuchung des Augenhintergrunds zu unterziehen.
Einsatz der Lasertechnik
Eine Laser-Behandlung kommt meist zum Einsatz, wenn sich die Netzhaut ablöst oder Makulalöcher verschlossen werden sollen. Solche Behandlungen gehören heutzutage zur Routine. Dafür bündelt ein Netzhautlaser-System das Licht auf der Netzhaut, erwärmt das Gewebe an einem Punkt, und es kommt zu einer Gerinnung der Eiweißbausteine. Diese erzeugten „Verbrennungen“ , eine sogenannte Koagulation, haben unterschiedliche Effekte. Zum einen werden dadurch undichte Gefäße oder Netzhautlöcher wieder verschlossen, zum anderen werden erkrankte, nicht mehr durchblutete Areale, inaktiviert. Alle Effekte sorgen für eine Verbesserung der Versorgung noch funktionsfähiger Netzhautbereiche und damit zu deren Erhalt.
Minimalinvasive Operationstechniken
Die wohl bedeutendste minimalinvasive Operationstechnik sind die intravitreale Injektion, bzw. die Gabe von VEGF-Hemmern, die seit einigen Jahren erfolgreich zur Behandlung von Makulaödemen und der feuchten altersbedingten Makuladegeneration eingesetzt werden.
Diese Hemmer sind Antikörper welche die Aufgabe haben das Wachstum von krankhaften Gefäßen zu verhindern. Die Gabe erfolgt durch Depot-Injektionen in den Glaskörper, der eine Dosis innerhalb von einer Woche gleichmäßig an die Netzhaut abgibt. Die Indikation zur intravitrealen Injektion ergibt sich aufgrund einer vorausgehenden Angiographie.

Intravitreale Therapie
Bei der feuchten Makuladegeneration ist eine Heilung nach wie vor noch nicht möglich, doch es existieren fundierte Behandlungsmöglichkeiten, um den Verlauf der Erkrankung so lange wie möglich aufzuhalten. Wichtigste Säule ist die Anti-VEGF-Therapie, welche eine Hemmung der Gefäßneubildung bewirkt. Diese Anti-VEGF-Medikamente werden direkt in den Glaskörper indiziert. Das Verfahren nennt sich intravitreale operative Medikamentengabe, oder kurz IVOM.
Netzhauterkrankungen: Vorsorge
Nach dem Motto „Vorsorge ist besser als Nachsorge“ kann Betroffenen nur empfohlen werden, Veränderungen der Sehstärke nicht auf die leichte Schulter zu nehmen. Frühzeitig erkannt haben Betroffene bessere Chancen, ihre volle Sehkraft zu behalten. Dies gilt nicht nur für plötzliche Gesichtsfeldausfälle oder die Wahrnehmung von sogenannten Mückenschwärmen oder Lichtblitzen vor den Augen. Auch eine getrübte Sicht oder eine nachlassende Sehkraft sollten als Alarmzeichen gedeutet werden.
Viele Betroffene gehen davon aus, dass eine einfache Lesebrille ihr Problem lösen kann. Dies ist jedoch bei Netzhauterkrankungen nicht der Fall. Sie sollten sich daher – insbesondere wenn sie an Diabetes mellitus oder Bluthochdruck leiden oder mehr als 65 Jahre alt sind – in regelmäßigen Abständen zum Augenarzt begeben, um eine Netzhauterkrankung auszuschließen oder frühzeitig zu erkennen.

Gesunde Ernährung und körperliche Betätigung
An dieser Stelle sei nochmals betont, dass Experten auch in Bezug auf die Augengesundheit dringend empfehlen, einen gesunden Lebensstil zu pflegen. Das soll nicht heißen, dass von nun an alle Genussmittel verboten sind. Vielmehr hilft es, sich an eine ausgewogene Ernährung mit viel Obst und Gemüse zu gewöhnen. An körperlicher Betätigung hilft schon ein ausgedehnter Spaziergang, um den Kreislauf anzuregen.
Bei Diabetikern ist für die Vermeidung von Netzhauterkrankungen besonders wichtig, auf ihre Blutzuckerwerte zu achten. Ein gut eingestellter Zucker kann die Lebensqualität um ein vielfaches erhöhen, denn so können bleibende Schäden (vor allem an den hochempfindlichen Mikroblutgefäßen und Nervensträngen der Augen) lange hinausgezögert bzw. vermieden werden.
Außerdem gilt der dringende Expertenrat, sich einmal Jährlich zur augenärztlichen Kontrolle zu begeben, damit eventuelle Schäden der Netzhaut schnell erkannt und behoben werden können.
Ähnliches gilt für Personen ab dem 65. Lebensjahr, die besonders gefährdet sind an den beiden Formen der Makuladegeneration zu erkranken. Augenärzte können unter umständen dazu Raten Nahrungsergänzungsmittel bzw. sogenannte bilanzierte Diäten in die Ernährung miteinzubeziehen.
Diese können prophylaktisch wirken und die Versorgung des Auges und der Netzhaut mit Nährstoffen wie Zink, Kupfer, Lutein, Omega 3 Fettsäuren und Vitaminen unterstützen. Jeder dieser Nährstoffe kann auf unterschiedliche weise der Entwicklung der Netzhaut, oder Ihrer Regeneration zuträglich sein.
Quellen:
Burk, A. & Burk, R.: Checkliste Augenheilkunde. Georg Thieme Verlag, Stuttgart, 6. Auflage, 2018.
Hahn, G.-A.: Kurzlehrbuch Augenheilkunde. Georg Thieme Verlag, Stuttgart, 1. Auflage, 2012.
Leydhecker, W.: Augenheilkunde. Springer-Verlag, Heidelberg, 23. Auflage, 1987.
Walter, P. & Plange, N.: Basiswissen Augenheilkunde. Springer-Verlag, Heidelberg, 1. Auflage, 2017.









